
Рефераты по рекламе
Рефераты по физике
Рефераты по философии
Рефераты по финансам
Рефераты по химии
Рефераты по хозяйственному праву
Рефераты по экологическому праву
Рефераты по экономико-математическому моделированию
Рефераты по экономической географии
Рефераты по экономической теории
Рефераты по этике
Рефераты по юриспруденции
Рефераты по языковедению
Рефераты по юридическим наукам
Рефераты по истории
Рефераты по компьютерным наукам
Рефераты по медицинским наукам
Рефераты по финансовым наукам
Рефераты по управленческим наукам
Психология педагогика
Промышленность производство
Биология и химия
Языкознание филология
Издательское дело и полиграфия
Рефераты по краеведению и этнографии
Рефераты по религии и мифологии
Рефераты по медицине
Дипломная работа: Особенности восстановительного процесса в послеоперационный период у пациентов с различными типами восприятия своей болезни
Дипломная работа: Особенности восстановительного процесса в послеоперационный период у пациентов с различными типами восприятия своей болезни
Факультет высшего сестринского образования
Кафедра сестринского дела
Выпускная (дипломная) квалификационная работа
на тему
Особенности восстановительного процесса в послеоперационный период у пациентов с различными типами восприятия своей болезни
2009
СОДЕРЖАНИЕ
ВВЕДЕНИЕ
Глава 1. ТЕОРЕТИЧЕСКОЕ ИССЛЕДОВАНИЕ ОСОБЕННОСТЕЙ ВОССТАНОВИТЕЛЬНОГО ПРОЦЕССА ПОСЛЕОПЕРАЦИОННЫХ БОЛЬНЫХ В ЗАВИСИМОСТИ ОТ ВОСПРИЯТИЯ ИМИ СВОЕЙ БОЛЕЗНИ
1.1 Психологические особенности хирургических больных
1.2 Характеристика восстановительного процесса в послеоперационный период
1.3 Восприятие больными своей болезни, как предмет исследования отечественных и зарубежных ученых
Глава 2. ЭКСПЕРИМЕНТАЛЬНОЕ ИССЛЕДОВАНИЕ ОСОБЕННОСТЕЙ ВОССТАНОВИТЕЛЬНОГО ПРОЦЕССА ПОСЛЕОПЕРАЦИОННЫХ БОЛЬНЫХ С РАЗЛИЧНЫМИ ТИПАМИ ВОСПРИЯТИЯ СВОЕЙ БОЛЕЗНИ
2.1 Методы и методики исследования
2.2 Результаты исследования и их психологический анализ
ЗАКЛЮЧЕНИЕ
СПИСОК ЛИТЕРАТУРЫ
ПРИЛОЖЕНИЯ
ВВЕДЕНИЕ
В настоящее время всё большего внимания заслуживает изучение психологического статуса пациентов в послеоперационном периоде. Как и само заболевание, нередко тяжелое, так и перенесенный наркоз и операция, связаны с боязнью последствий и страхом неблагополучного исхода болезни. Все это сопровождается длительным, значительным перенапряжением внутренних сил. В то время как каждый пациент является, прежде всего, личностью, которая имеет свое собственное представление о медицине, о самом себе, о своей болезни и о степени ее серьезности. Болезненные ощущения, плохое самочувствие, чувство необычного состояния всего организма после перенесенной операции заставляют больных концентрировать все внимание на собственных ощущениях. Больные по-разному воспринимают свою болезнь: держатся выше болезни, борются с ней, не обращают на нее внимания, вытесняют ее бегут из болезни, бравируют ею, считают ее позором, полностью покоряются болезни, становятся ее рабом и слугой, боятся болезни, любят болезнь, привыкают, ищут в ней преимущества, трагически переживают, бравируют, диссимулируют, окрашивают болезнью все свое мировоззрение и т.д. В любом случае болезнь изменяет личность больного. Данная проблема нашла свое отражение в ряде публикаций, среди которых определенный интерес представляют работы Ковалева В.В., Квасенко А.В., Зубарева Ю.Г. Скумина В.А., Султановой А.С. и др. Однако, несмотря на то, что эта проблема нашла свое отражение в многочисленных публикациях, специальных обобщающих исследований этого плана очень мало. Эта работа послужит дополнением к исследованиям по данной проблематике.
Актуальность проблемы в том, что до сих пор врачи-непсихиатры уделяют крайне мало внимания изучению восприятия человеком своей болезни, тогда как исходя из того, что связь психических и соматических процессов неразрывна, и из современных данных о влиянии психических раздражений на течение вегетативных процессов организма, этому вопросу следует уделять самое пристальное внимание. Такого подхода требуют как интересы больного, так и интересы здравоохранения.
Очевидно, что правильное методическое исследование больного с изучением его восприятия своей болезни облегчает понимание его внутреннего состояния, а знание психологических особенностей его внутренней картины болезни поможет врачам спрогнозировать результат лечения и выздоровления.
В связи с актуальностью выделена цель дипломной работы: выявить особенности процесса выздоровления в послеоперационный период хирургических больных с различными типами восприятия своей болезни.
Предмет исследования:
1. Процесс выздоровления хирургических больных в послеоперационный период;
2. Типы восприятия больными своей болезни.
Объект исследования: больные хирургического отделения Северной городской клинической больницы г. Кирова в количестве 90 чел.
Гипотеза исследования: восприятие больными своей болезни будет влиять на процесс их выздоровления в послеоперационный период: тогда при адаптивном варианте восприятия болезни (гармоничный, эргопатический и анозогнозический типы) восстановление организма в послеоперационный период будет проходить легче и быстрее; при дезадаптивных вариантах (интрапсихический (тревожный, ипохондрический, неврастенический, меланхолический, эйфорический, апатический, обсессивно-фобический, сенситивный, типы) и интерпсихический (эгоцентрический, паранойяльный, дисфорический типы) восстановление организма у больных в послеоперационный период будет затягиваться, более длительное время будут сохраняться болезненные симптомы и психическое напряжение.
Задачи:
1. Провести анализ литературы по проблеме особенностей процесса выздоровления послеоперационных больных с различным восприятием своей болезни;
2. Изучить типы восприятия своей болезни у послеоперационных больных;
3. Выявить особенности процесса выздоровления в зависимости от типа восприятия больными своей болезни;
4. Разработать рекомендации по ускорению процесса выздоровления для послеоперационных больных с учетом типа восприятия ими своей болезни.
Методы и методики исследования: анализ литературных источников, наблюдение, беседа, тестирование, анализ амбулаторных карт, математическая обработка результатов.
Для диагностики типов восприятия своей болезни применялась методика ТОБОЛ (Определение преобладающего типа отношения к болезни). Авторы методики - Л.И. Вассерман, Б.В. Иовлев, Э.Б. Карпова, А.Я.Вукс, А.Е. Личко, 1987 г.).
Методическая база исследования: отделение абдоминальной хирургии Северной городской больницы г. Кирова, Выборка состояла из больных, перенесших операцию по поводу острого аппендицита.
Теоретическая значимость работы заключается в том, что исследование позволяет расширить и уточнить научные представления о восприятии больными своей болезни, о различии психологических типов в восприятии болезни и их влиянии на процесс выздоровления при хирургической патологии.
Практическая значимость: результаты, полученные в данном исследовании, могут использоваться практикующими врачами, медицинскими психологами в условиях медицинских учреждений для построения прогнозов выздоровления и разработки программ лечения и реабилитации больных с хирургическими патологиями в послеоперационный период.
Глава 1. ТЕОРЕТИЧЕСКОЕ ИССЛЕДОВАНИЕ ОСОБЕННОСТЕЙ ВОССТАНОВИТЕЛЬНОГО ПРОЦЕССА ПОСЛЕОПЕРАЦИОННЫХ БОЛЬНЫХ В ЗАВИСИМОСТИ ОТ ВОСПРИЯТИЯ ИМИ СВОЕЙ БОЛЕЗНИ
1.1 Психологические особенности хирургических больных
Болезнь - процесс, возникающий в результате воздействия на организм вредоносного (чрезвычайного) раздражителя внешней или внутренней среды, характеризующийся понижением приспособляемости живого организма к внешней среде при одновременной мобилизации его защитных сил. Болезнь проявляется нарушением равновесия организма с окружающей средой, выражающимся в возникновении побочных (неадекватных) реакций [1].
Для понимания психологических особенностей заболевшего человека, а особенно хирургического больного, важен учет всего комплекса факторов биологического и социального порядка. С началом заболевания соотношение этих факторов изменяется и биологическая сторона болезни, во-первых, ставит социальную сторону деятельности человека в более узкие рамки, во-вторых, оказывает влияние на психологическую структуру личности [15]. К. Маркс характеризовал болезнь как стесненную в своей свободе жизнь. Болезнь вызывает сдвиги в жизнедеятельности организма, которые влияют на потребности и побуждения к деятельности, изменяя соотношение потребностей и определяя особенности поведения больного, заставляя его действовать с учетом этих новых мотивирующих факторов, имеющих специфический характер [10].
При рассмотрении психологических особенностей больных с хирургической патологией отмечается значимость операционного стресса, который представляет собой сложный комплекс неспецифических ответных реакций организма. В зависимости от характера экстремальных факторов, их силы и времени воздействия формируются новые функциональные состояния организма, которые приобретают определенные специфические черты на разных этапах операционного стресса. Факторы воздействия многочисленны и весьма различны по своей природе.
Необходимость проведения хирургического оперативного вмешательства, как правило, застигает человека врасплох, в отличие от ситуации хронической соматической патологии, к которой человек постепенно адаптируется. И если обязательность тех или иных терапевтических мероприятий можно спрогнозировать, то предположить возможность и необходимость операции человек способен в значительно меньшей степени [13].
В содержании психологического состояния хирургических больных отражается не только наличная жизненная ситуация (ситуация операции), но и преморбидные (доболезненные) особенности личности больного, его характер и темперамент, которые во многом могут объяснить предпочтительность появления у больных тех или иных форм реагирования на операционный стресс [27].
Типичной психологической реакцией на сообщение о необходимости проведения хирургической операции является предоперационная тревога, для которой характерно постоянное беспокойство, неусидчивость, невозможность сосредоточиться на чем-либо, нарушение сна. Такое состояние проецируется в будущее, в послеоперационный период, для которого так же характерно состояние тревоги, идентичной предоперационной, но уже связанной с перенесенным операционным стрессом, и сравнением ожиданий и реальности [30].
О взаимосвязи между выраженностью тревоги в предоперационном и постоперационном периодах говорит И. Джанис [16] (таблица 1).
Таблица 1 - Связь между выраженностью тревоги в предоперационном и послеоперационном периодах
| Предопераци-онное психическое состояние | Характеристика предоперационного состояния | Послеоперационное психическое состояние | Психический преморбид |
| Низкий уровень тревоги | Оптимистическое отрицание послеоперационного дискомфорта | Агрессивность, болезненное раздражение по отношению к страданию вместо его восприятия как естественного следствия операции |
Личностная предрасположенность1) невротики со сверхконтролем 2) психически здоровые, чувствительные к внешней стимуляции |
| Умеренно выраженная тревога | Учет объективных опасности | Малая вероятность психических расстройств | Психически здоровые со зрелой личностью, характерна высокая ответственность за внешнюю ситуацию |
| Высокая тревога | Постоянное эмоциональное напряжение | Отсутствие уверенности в благополучном исходе операции, боязнь процедур, воспоминания о неприятных событиях, ипохондричность |
1) хронические невротики 2) психически здоровые с тревожностью, как чертой личности |
Таким образом, постоперационное состояние, по мнению И. Джанис, во многом определяется предоперационным. Наиболее трезво оценивают ситуацию пациенты с умеренно выраженной тревогой. Они адекватно воспринимают цель оперативного вмешательства, вероятность достижения успеха и избавления от болезни, возможность появления послеоперационных осложнений психологически более адекватно реагируют на собственное состояние. Высокий или низкий уровень тревожности способствует формированию дезадаптационных психических состояний [22].
Идея связи предоперационной тревоги и степени психических отклонений на исходе хирургического лечения проходит красной нитью через одну из фундаментальных работ в психологии хирургии. Ее авторы, Дж. Титченер и М. Левин (J. Titchener, М. Levine), развивая положения X. Дейч, представили концепцию реагирования на хирургический стресс, выдвинув три постулата:
1. Эффективная адаптация предполагает восприятие сигналов тревоги, определенную степень ее ассимиляции, что дает, в конечном счете, некоторую возможность облегчения душевного состояния больного.
2. Чтобы адаптация была эффективной, ее механизмы должны быть достаточно гибкими, что позволяло бы вносить необходимые изменения в процесс интеграции тревоги во время антиципации хирургического стресса, а также в адаптацию к психологическим и физиологическим последствиям операции.
3. Для поддержания душевного равновесия в хирургической ситуации необходимой является не стабильность, а реактивность адаптации [8; 29].
Итак, предоперационная тревога является сигналом, предупреждающим о необходимости подготовки к встрече стресса. Однако послеоперационная тревога - сигнал уже прошедшего стресса. Поэтому ее можно считать следствием частичного нарушения интеграции личности (кроме того, она может быть предвестником аггравации). Таким образом, различаются тревога как сигнал и тревога как нарушение функционирования личности.
Более полно картина психологических особенностей хирургических больных представлена В.Н. Косыревым. Он делит послеоперационный период на два этапа – ближайший и отдаленный. На ближайшем этапе реакции носят адаптационный характер и отражают особенности течения заболевания: замедленный темп реакций, чрезмерная сосредоточенность на болезненных ощущениях, колебания критики к своему состоянию, эмоциональная неустойчивость. Отдаленный этап зависит от результатов операции. Если результаты оправдывают ожидания, происходит уменьшение симптомов. Если операция закончилась по тем или иным причинам неудачно, больному предстоит повторная операция или образуется дефект тела, психическое состояние больных характеризуется аффективной напряженностью, дисфориями, страхом перед новым страданием. При инвалидизирующих или обезображивающих заболеваниях формируются более стойкие личностные реакции или патологическое развитие личности [21].
Т.П. Макаренко, Л.Г. Харитонов и А.В. Богданов, проводя многочисленные наблюдения за психологическим состоянием хирургических больных в послеоперационный период говорят о послеоперационных психозах, которые чаще всего представляют собой острые симптоматические психозы и значительно реже могут быть отнесены к психогениям. Причинами их являются особенности патологического процесса и характер оперативного вмешательства, интоксикация, аллергия, нарушения обменных процессов, в частности ионного равновесия, особенности состояния центральной нервной системы.
Чаще всего наблюдаются экзогенные типы реакций в форме делирия, неразвернутого онейроида, оглушения, аменции. Две последние формы помрачения сознания свидетельствуют об общем тяжелом состоянии больного. Психозы, сопровождающиеся помрачением сознания, обычно возникают не позже 7—10-го дня после операции. Их продолжительность — от нескольких часов до 1 недели.
Реже психозы возникают в форме тревожно-тоскливого состояния или неразвернутого острого параноида. При операциях, сопровождающихся осложнениями, наблюдаются различные по структуре депрессивные состояния. Очень часто в их содержании отражаются реальные факты, в связи с чем их можно считать психогенными [26].
Развитие психопатологических и психотических реакций, делирия, судорожного синдрома, опистотонуса, послеоперационной когнитивной дисфункции (ПОКД), нарушения цикла сон – бодрствование, возникновения расстройств координации, хореоатетоза и т.п. может быть следствием применения общей анастезии при проведении операций. Н.А. Шнайдер обращает внимание на то, что на когнитивные (познавательные) и психомоторные функции оказывают неблагоприятное влияние фактически все известные анестетики. [51].
Психологические особенности хирургических больных, по мнению В.Н. Косырева, зависят также от типа хирургической патологии.
Психологические реакции травматических больных включают оценку травмы, ее последствий (угроза для жизни). При тяжелых травмах возможна эректильная фаза – возбуждение, эйфория с неадекватной оценкой своего состояния. Затем наступает торпидная фаза, характеризующаяся психическим угнетением, безучастным отношением к окружающему, снижением реакций на боль. Личностные особенности здесь практически не играют роли. На отдаленном этапе у больных происходит адаптация к длительному лечению, гипсу, вытяжению, прикованности к постели или затруднениям в передвижении. Личностные сдвиги на этом этапе зависят от преморбидно- личностных особенностей, стратегий совладающего поведения и наличия анкилозов или ампутаций [2].
У пациентов с долго не заживающими ранениями отмечается синдром «раневой нервности», включающий угнетенность настроения, повышенную раздражительность, склонность к фиксации на соматических ощущениях, гиперестезию к внешним раздражителям до непереносимости. Повторные операции, болезненные перевязки, тяжелый раневой процесс – все это приводит к сильной астенизации, переоценке тяжести своего состояния. В отдаленных последствиях возможны варианты от нормы до патологического развития личности [17; 21].
На психическое состояние хирургических больных с заболеваниями грудной и брюшной полости влияет осознание витальной важности полостных органов. Особенно это касается операций на сердце. У этих больных отмечается повышенный уровень тревоги, депрессивный фон настроения, но возможны и маскирующие реакции по типу эйфории. Вживление электростимуляторов при хронической атриовентрикулярной блокаде сопровождается у больных чувством неполноценности, неуверенностью в эффективности и страхом поломки электростимулятора. При аортокоронарном шунтировании в первые два дня могут отмечаться оглушенность, снижение критики, благодушная беспечность («эйфория реконвалесцентов»). В отдаленном периоде отмечается астения, ипохондричность [4; 21].
Таким образом, отличительными особенностями психологии пациента хирургической клиники считается экспектация послеоперационного статуса. Болезненные ощущения, плохое самочувствие, чувство необычного состояния всего организма, сознание возможности неблагоприятного исхода заставляют больных концентрировать все внимание на собственных ощущениях. В связи с этим возникает тревога, неблагоприятный эмоциональный фон, раздражительность и т.п. Больные различными способами адаптируются к операционному стрессу, гибкость, адекватное отношение к перенесенной операции способствуют наиболее полной и скорейшей адаптации.
1.2 Характеристика восстановительного процесса в послеоперационный период
Послеоперационный период лечения больного начинается с момента окончания операции и продолжается до восстановления его трудоспособности. Этот период во многом определяет дальнейшее качество жизни пациента, поскольку от его течения (осложненный он или неосложненный) зависят сроки и полнота выздоровления [20].
Большинство авторов условно подразделяют послеоперационный период на три стадии:
- первая стадия - ранняя, длительностью 3-5 дней;
- вторая - ближайшие 2-3 нед. (до выписки больного из стационара);
- третья - отдаленная, до восстановления трудоспособности [22].
В медицине, учитывая особенности физиологических процессов при выздоровлении хирургических больных в течение постоперационного периода обычно выделяют четыре фазы:
- катаболическую;
- обратного развития
- анаболическую;
- фазу увеличения массы тела.
Для первой фазы характерны усиленное выделение азотистых шлаков с мочой, диспротеинемия, гипергликемия, лейкоцитоз, умеренная гиповолемия, потеря массы тела. Она охватывает ранний и частично поздний послеоперационный период. В фазе обратного развития и анаболической фазе под влиянием гиперсекреции анаболических гормонов (инсулина, соматотропного и др.) преобладает синтез: происходит восстановление электролитного, белкового, углеводного, жирового обмена. Затем начинается фаза увеличения массы тела, которая, как правило, приходится на тот период, когда больной находится на амбулаторном лечении [32].
Основными моментами послеоперационной интенсивной терапии являются: адекватное обезболивание, поддержание или коррекция газообмена, обеспечение адекватного кровообращения, коррекция нарушений метаболизма, а также профилактика и лечение послеоперационных осложнений. Послеоперационное обезболивание достигается введением наркотических и ненаркотических анальгетиков, с помощью различных вариантов проводниковой анестезии. Больной не должен ощущать боль, но программа лечения должна быть составлена так, чтобы обезболивание не угнетало сознание и дыхание [26; 38; 39].
Больного, доставленного из операционной, укладывают на спину (если особенности операции не требуют другого положения) на кровать с низким изголовьем, а после наркоза - без подушки, укрывают. У оперированных под наркозом возможна рвота, иногда наблюдается резкое двигательное возбуждение. В послеоперационном периоде, протекающем без осложнений, явления, связанные с операционной травмой, не угрожают жизни больного. При сильных болях показаны инъекции наркотических анальгетиков (омнопона или промедола). После небольших по объему оперативных вмешательств (аппендэктомии, грыжесечения и т. п.) на вторую ночь обычно уже не требуется введения наркотических средств и больному дают только снотворное. После тяжелых операций анальгетические средства приходится применять дольше, но, как правило, не более 3-4 дней [38; 39; 44].
Любая операция, как правило, сопровождается повышением температуры тела. Эта лихорадка обычно непродолжительна, и постепенно (к 4-6-му дню) температура тела снижается до нормы. Возможны нарушения деятельности сердечно-сосудистой системы, если операция сопровождалась значительной кровопотерей. У больных, перенесших длительную и травматичную операцию, особенно у лиц пожилого и старческого возраста, истощенных больных, могут возникнуть опасные расстройства кровообращения, которые следует предвидеть и предупреждать [32; 34; 38].
Продолжительность периода, в течение которого больному не разрешают пить воду и принимать пищу через рот, зависит от характера операции. После вмешательств на желудке, двенадцатиперстной кишке в первые сутки нельзя пить. Недостаток жидкости возмещают капельными внутривенными вливаниями растворов хлорида натрия, хлорида калия, глюкозы и др. После операций на пищеводе жидкость и пищу вводят в желудок по зонду или в предварительно сформированную гастростому [38; 49].
Питание в послеоперационный период должно быть высококалорийным, богатым витаминами, легкоусвояемым. Вместе с тем в первые дни после операции приходится ограничивать питание, учитывая характер вмешательства и степень операционной травмы органов пищеварения. Ограничения в питании (только бульон, чай, сухари) больных, подвергшихся операциям на конечностях, грудной клетке, шее, голове, обычно требуются в день операции. На следующий день, если нет особых противопоказаний, назначают щадящую, но достаточную в количественном отношении пищу. При операциях на кишечнике (резекции, наложении анастомозов) режим питания устанавливает врач в зависимости от характера вмешательства. То же относится и к больным, подвергшимся операциям на почках, печени и желчных протоках, поджелудочной железе. Следует учитывать не только особенности операции, но и характер заболевания, по поводу которого она произведена. Например, при поражениях почек может потребоваться бессолевая диета, при заболеваниях печени - диета с ограничением жиров [36].
Рана после операций с наложением первичных швов и асептической повязки почти не требует ухода. По окончании операции поверх повязки кладут мешочек с песком или пузырь со льдом (давление и холод предупреждают образование гематомы), которые снимают через 5-6 ч. При обильном промокании повязки кровью необходимо срочно вызвать врача. При заживлении раны первичным натяжением швы снимают на 7-10-й день, после чего на несколько дней закрывают неокрепший рубец наклейкой [35].
При наблюдении за больным после операции и уходе за ним медсестра должна внимательно относиться ко всем его жалобам, уметь правильно оценить состояние и поведение больного, особенности его дыхания и пульса, следить за правильным положением больного в постели, состоянием повязки, нательного и постельного белья и др. Обо всех тревожных изменениях в состоянии больного медсестра обязана сообщать дежурному врачу [45].
По мнению В.И. Стручкова и многих других авторов, в 10% случаев в постоперационный период развиваются послеоперационные осложнения.
Послеоперационное осложнение - это новое патологическое состояние, не характерное для нормального течения послеоперационного периода и не являющееся следствием прогрессирования основного заболевания. Осложнения важно отличать от операционных реакций, являющихся естественной реакцией организма больного на болезнь и операционную агрессию. Послеоперационные осложнения в отличие от послеоперационных реакций резко снижают качество лечения, задерживая выздоровление, и подвергают опасности жизнь пациента [43].
Осложнения могут быть:
- развитием нарушений, вызываемых основным заболеванием;
- нарушениями функций жизненно важных систем (дыхательной; сердечно-сосудистой, печени, почек), обусловленными сопутствующими болезнями;
- следствиями дефектов исполнения операции или использования порочных методик [48].
Имеют значение особенности госпитальной инфекции и система ухода за больными в данном стационаре, схемы профилактики тех или иных состояний, диетическая политика, подбор врачебного и сестринского персонала [50].
Среди осложнений, возможных в послеоперационном периоде, наиболее опасно кровотечение из раны, возникающее главным образом после операций на крупных сосудах. Доврачебная помощь при начавшемся кровотечении состоит в его временной остановке давящей повязкой, путем пальцевого прижатия кровоточащего сосуда или наложения жгута. Внутреннее кровотечение может развиться после любой операции на органах брюшной или грудной полости вследствие соскальзывания лигатуры с кровеносного сосуда. Обычно оно проявляется бледностью кожи и слизистых оболочек, одышкой, жаждой, частым слабым пульсом и др. В случаях кровотечения или при подозрении на него необходимо срочно вызвать дежурного врача.
Расхождение краев раны наиболее вероятно после лапаротомии с большим срединным разрезом. В ряде случаев это осложнение сопровождается эвентрацией, т. е. выпадением внутренних органов из брюшной полости (чаще большого сальника, петель кишечника) через дефект ее стенки. В таких случаях необходима экстренная повторная операция [11].
Динамическая (паралитическая) непроходимость кишечника может развиться после сложных и травматичных вмешательств на органах брюшной полости, после операций по поводу острой непроходимости кишечника, а также при перитоните. Упорные поносы часто наблюдаются у больных, перенесших обширную резекцию кишечника, реже - после резекции желудка и ваготомии. Лечение таких больных проводят в соответствии с назначениями врача [2].
В послеоперационном периоде могут возникнуть такие гнойно-септические осложнения, как нагноение операционной раны, перитонит и др. Нагноение операционной раны проявляется обычно на 3-4-й день постоперационного периода: возобновляются или усиливаются боли в ране, увеличивается болезненность при пальпации в ее области. Под повязкой обнаруживаются припухлость, гиперемия и повышение температуры кожи вокруг раны, болезненное уплотнение (инфильтрация) подкожной клетчатки. В таких случаях, как правило, возникает необходимость в снятии кожных швов, широком разведении краев раны для оттока гноя, в ее дренировании. .
Послеоперационный перитонит обычно связан либо с инфицированием брюшной полости до операции (напр., при деструктивном аппендиците, прободной язве желудка или двенадцатиперстной кишки и др.), либо с недостаточной герметичностью швов, наложенных в ходе операции на стенки полых органов. Диагностика послеоперационного перитонита сложна, т. к. у больного, только что перенесшего тяжелую операцию, симптомы перитонита не всегда четко выражены.
Послеоперационная пневмония часто возникает после тяжелых операций на органах брюшной полости, особенно у лиц пожилого и старческого возраста, ослабленных больных, при недостаточности сердечной деятельности. Профилактика - дыхательные упражнения, сердечные средства и др. [7]
/В ближайшие часы после сложных травматичных операций, особенно при не полностью возмещенной большой кровопотере, возможно развитие послеоперационного шока. Иногда явления шока возникают во время операции и продолжаются в постоперационном периоде. Профилактика и лечение шока состоят в полноценном обезболивании операции, уменьшении болей в послеоперационном периоде (применение наркотических анальгетиков, надежная иммобилизация после операций на костях и суставах), восполнении кровопотери. Нередко в послеоперационном периоде наблюдаются флеботромбоз и тромбоэмболические осложнения. Тромбоз крупных вен возникает преимущественно у больных преклонного возраста в связи с замедлением венозного кровотока (сердечная недостаточность, неподвижное положение больного) и повышенной свертываемостью крови. В этих условиях создается опасность отрыва тромба и переноса тромботических масс током крови с развитием тромбоэмболии легочных артерий [11].
Таким образом, постоперационный период включает в себя ликвидацию общих и местных расстройств, вызванных заболеванием и операционной травмой, период заживления раны и развития адаптационных и компенсаторных механизмов. При неосложненном послеоперационном периоде восстановление жизненно важных функций организма происходит довольно быстро, и мероприятия сводятся в основном к ликвидации и профилактике воспалительных процессов, к профилактике легочных осложнений (дыхательная гимнастика, банки), к контролю за мочеиспусканием и дефекацией (борьба с парезом кишечника и задержкой мочеиспускания), к гигиеническим процедурам. Контроль за состоянием раны осуществляют при перевязках.
После выписки из стационара в отдаленной фазе постоперационного периода до восстановления трудоспособности необходим постоянный контроль за состоянием здоровья. [31]
Но успешность лечения и благоприятного течения постоперационного периода зависит не только от медикаментозного лечения и постоянного контроля. Огромную роль здесь играет внутренняя картина болезни, сложившаяся у пациентов.
1.3 Восприятие больными своей болезни, как предмет исследования отечественных и зарубежных ученых
Болезнь, как патологический процесс в организме двояким образом участвует в построении внутренней картины болезни:
1. Телесные ощущения местного и общего характера приводят к возникновению сенсорного уровня отражения картины заболевания. Степень участия биологического фактора в становлении внутренней картины болезни определяется тяжестью клинических проявлений, астений и болевыми ощущениями.
2. Болезнь создает для больного трудную психологическую ситуацию. Эта ситуация включает в себя множество разнородных моментов: процедуры и приемы лекарств, общение с врачами, перестройка отношений к близкими и коллегами по работе [9; 37; 41].
Эти и некоторые моменты налагают отпечаток на собственную оценку болезни и формируют окончательное восприятие больными своего заболевания.
А. Гольдшейдер предложил термин «аутопластическая картина болезни», которая, по его мнению, создается самим больным на основе совокупности его ощущений, представлений и переживаний, связанных с его физическим состоянием («сенситивный» уровень болезни базируется на ощущениях, а «интеллектуальный» уровень болезни является результатом размышлений больного о своем физическом состоянии) [40].
Л.Л. Рохлин, К.А. Скворцов указывают на то, что восприятие своей болезни вытекает из понятия «сознание болезни», что и формирует соответствующее реагирование на болезнь. Восприятие своей болезни складывается из восприятия больным своей болезни, ее оценки, связанных с ней переживаний и вытекающих из такого отношения намерений и действий [42]. Понятие «сознание болезни» используется также в работах Е.К. Краснушкина (1950), А.С. Познанского (1966). Я.П. Фрумкин и И. А. Мизухина (1970) для описания отношения и реакции больного на болезнь [47].
Т.Н. Резникова и В.М. Смирнов называют восприятие своей болезни «психологическим информационным полем болезни», Балинт (Balint M., 1960) предлагает понятие «аутогенное представление о болезни», а Хецен-Клеменс — «образ собственного заболевания» [33].
По мнению З.Д. Липовски восприятие своей болезни характеризуется понятием личностного значения болезни, которое является одним из компонентов психосоциальной реакции на заболевание наряду с эмоциональной реакцией и способом адаптации к болезни. В связи с этим болезнь может восприниматься, как:
1) препятствие, которое должно быть преодолено (например, потеря работы);
2) наказание за прошлые грехи;
3) проявление врожденной слабости организма;
4) облегчение (может приветствоваться, так как позволяет уйти от социальных требований, ответственности, например, болезнь, освобождающая юношу от воинской обязанности);
5) стратегия приспособления к требованиям жизни (например, использование болезни для получения денежной компенсации);
6) невозвратимая потеря, ущерб (например, подросток с диабетом может считать всю жизнь испорченной);
7) положительная ценность, помогающая личности обрести более возвышенный смысл жизни или лучшее понимание искусства [24; 46].
Все вышеперечисленные типы значений болезни сводятся к основным четырем: вызов (угроза), потеря, облегчение, наказание.
А.В. Квасенко, Ю.Г. Зубарев отмечают, что становление субъективной картины болезни рассматривается как объективный познавательный процесс, имеющий несколько этапов (и в то же время компонентов): сенсологический, оценочный и этап отношения к болезни. При этом адекватный тип реагирования, который называется соматонозогнозия, отличается от патологического [19].
С.С. Либих, Ф.Б. Березин считают восприятие человеком своей болезни волевой стороной болезни или мотивационным уровнем, который связан с необходимостью изменения поведения и привычного образа жизни, актуализацией деятельности по возвращению и сохранению здоровья. На основании этих сторон у больного создается модель заболевания, т.е. представление о её этиопатогенезе, клинике, лечении и прогнозе, которое определяет «масштаб переживаний» и поведение в целом [5; 6].
В любом случае, в целях преодоления изменившегося самочувствия и различных проявлений болезни личностью вырабатывается комплекс адаптационных (приспособительных) приемов [25]. Е.А. Шевалев и О.В. Кербиков определяют их как реакции адаптации, которые могут быть как компенсаторного (искусственное ограничение контактов, подсознательная маскировка симптомов, сознательное изменение режима дня, характера работы и т.п.), так и псевдокомпенсаторного характера (отрицание и игнорирование болезни) [52].
Многие ученые при изучении восприятия пациентами своей болезни создают типологии на основе тех или иных критериев. Например, ряд авторов (Н.И. Рейнвальд, А.Д. Степанов, Л.Н. Лежепекова, П.Я. Якубов) описывают типы отношения к болезни, имея в виду характер взаимодействия, складывающийся при этом между врачом и пациентом [12]. В типологии реагирования Н.Д. Лакосиной и Г.К. Ушакова в качестве критерия, взятого за основу классификации типов, выделяется система потребностей, которые фруструируются заболеванием: витальная, общественно- профессиональная, этическая или связанная с интимной жизнью [24]. Другие авторы (Д.Г. Бурн) полагают, что восприятие своей болезни в значительной степени обуславливается прогнозом заболевания [23].
Мацанов (2000), изучая влияние внутренней картины болезни на процесс выздоровления, выделил пять групп пациентов в зависимости от склада их характера.
1. Больные цикпотимного склада оптимистичны и доброжелательны, легко вступают в контакт и верят в хорошую перспективу лечения. Влюбленные в жизнь, они нередко долго отказываются от обследования и лечения, преуменьшают серьезность заболевания. Этот отказ идет не от глубокого внутреннего страха, как это иногда бывает, а от недооценки опасности заболевания.
2. Больные эпитимного склада угрюмы и раздражительны до злобности, с прямолинейными, лишенными сомнений суждениями; они требуют четкой формулировки диагноза и перспектив лечения, сами дают рекомендации врачу. Любое сомнение для таких больных мучительно, и, подчиняясь внутреннему сопротивлению этому состоянию, они сами создают гипотезу, тенденциозно укрепляя ее фактами и превращая в теорию происхождения своего заболевания. Они могут подробно объяснить, что и как у них произошло. С такими больными надо говорить четко и уверенно, по возможности показывая анализы и рентгенограммы. Два-три слова, даже не понятных больному, но проникнутых оптимистической безапелляционностью, действуют при этом весьма убедительно.
3. Больные ювенильного склада возбудимы и очень внушаемы, склонны бурно и многословно преувеличивать свои переживания. Плачут, громко рассказывают о себе, о положении дома, на работе в связи с болезнью, значительно преувеличивая значение собственной персоны. Склонны к яркому фантазированию. Следует отметить, что переживания у больных с ювенильным складом личности весьма нестойки. Внимание их легко переключается на другой предмет, и тогда они успокаиваются. Спокойный, доброжелательный, ласковый разговор врача их сравнительно легко успокаивает и способствует выздоровлению.
4. Больные астеническою склада - застенчивые и робкие, обидчивые и честолюбивые, с вегетативной неустойчивостью, они легко краснеют, не любят быть в центре внимания. Заболевание свое и его перспективы воспринимают как судьбу. Добросовестные и пунктуальные, они не склонны детально размышлять о заболевании, аккуратно выполняют все назначения врача и легко успокаиваются от уверенного тона, доброжелательной и доверительной беседы. Скорость их выздоровления зависит от того, насколько убедительными оказываются беседы с врачом.
5. Больные психастенического склада - мрачные, неловкие, во всем сомневаются, видят только плохие перспективы. Склонны преувеличивать опасность даже там, где ее можно не ждать. Боятся всего неясного, не-известного. Переживания исключительно тягостны, эмоционально и мысленно насыщенны. Отсутствие четких определений и ясной перспективы в начальный период болезни нередко приводит таких больных к мысли о самоубийстве. Они угрюмы, всем недовольны, трудны в коллективе. Их мучают сомнения. Тяжелые мысли лишают их сна, аппетита. Они замыкаются в себе, прислушиваются только к своим ощущениям. Дружеская беседа, уверенный тон и ободряющие разъяснения успокаивают их ненадолго. Снова и снова возникают новые мысли, новые сомнения, новые переживания. Такие больные очень долго выздоравливают, у них существует большая вероятность перехода болезни в хроническую форму [28].
Р. Баркер придает большое значение интеллектуальным данным человека, оказывающим непосредственное влияние на формирование внутренней картины болезни и выделяет 5 типов восприятия больными своей болезни: избегание дискомфорта с аутизацией (характерен для пациентов с невысоким интеллектом), замещение с нахождением новых средств достижения жизненных целей (лица с высоким интеллектом), игнорирующее поведение с вытеснением признания дефекта (у лиц со средним интеллектом, но высоким образовательным уровнем), компенсаторное поведение (тенденции агрессивного переноса неадекватных переживаний на окружающих и др.), невротические реакции [14].
Обобщая данные исследований можно сказать, что восприятие пациентами своей болезни представляет собой важный уровень системы отношений пациента в социальной ситуации развития его заболевания и включает следующие аспекты: восприятие человеком своих ощущений, чувств и эмоций, себя как личности в целом; восприятие информации о своем диагнозе; отношение к окружающим, включая мнение пациента о том, как к нему и его болезни относятся другие люди; восприятие социальных ситуаций, в которые включен пациент (учеба, работа, лечебный процесс и др.); отношение к прошлому, настоящему и будущим перспективам его жизни.
Таким образом, внутренняя картина болезни у людей складывается на основе их личностных особенностей, интеллектуального и эмоционального восприятия болезни. В связи с этим каждый человек по-своему, своеобразно реагирует на ситуацию болезни, формируя определенный тип восприятия своей болезни.
Выводы по главе 1
Анализ литературных источников по проблеме взаимосвязи восприятия своей болезни хирургическими больными и особенностей процесса выздоровления позволяет сделать следующие выводы.
1. Необходимость проведения хирургического оперативного вмешательства, как правило, застигает пациента врасплох, недаром, авторы определяют состояние хирургических больных, перенесших операцию, как операционный стресс. Психологические особенности хирургических больных, которые проявляются в послеоперационный период, зависят от их общего физического состояния, преморбидного периода, особенностей характера и темперамента. Среди основных психологических особенностей авторы выделяют повышенную тревожность, страхи, мнительность, иногда проявляется агрессивность, ипохондричность, истеричность и т.д.
2. Послеоперационный период начинается с момента окончания операции до восстановления трудоспособности больного. Выделяют нормальное течение периода после операции, когда нет тяжелых нарушений функций органов и систем, и осложненное, когда реакция организма на хирургическую травму крайне отрицательная и развиваются всевозможные послеоперационные осложнения. Продолжительность и выраженность различных состояний в восстановительном периоде определяется возрастом больных, общей реактивностью организма и тяжестью хирургического вмешательства. Глубина послеоперационных метаболических нарушений, темп их возникновения и обратного развития не только связаны с перечисленными факторами, но и зависят от общих изменений, обусловленных основными сопутствующими заболеваниями, т. е. от преморбидного фона.
3. В исследованиях внутренней картины болезни находит отражение как вся совокупность нарушений, привносимых болезнью (физических и психических), так и механизмов совладания, присущих личности пациента. То есть восприятие своей болезни является выражением направленности (качества) и степени (количества) социальной дезадаптации, а также способа адаптации к социальной ситуации развития болезни.
4. Внутреннюю картину болезни формируют психологические особенности пациентов (мотивационная направленность, ценности, интеллектуальные особенности, эмоции и т.д.). Авторами предлагаются различные классификации типов восприятия пациентами своей болезни. У каждого пациента преобладает тот или иной тип, но все авторы сходятся во мнении, что конструктивные типы отношения к болезни способствуют скорейшему выздоровлению, а при деструктивных типах восприятия своей болезни процесс выздоровления затормаживается, чаще возникают проблемы физиологического и психологического характера.
Таким образом, по данным литературных источников, восприятие пациентами своей болезни, точнее преобладающий тип восприятия оказывает непосредственное влияние на процесс выздоровления.
Глава 2. ЭКСПЕРИМЕНТАЛЬНОЕ ИССЛЕДОВАНИЕ ОСОБЕННОСТЕЙ ВОССТАНОВИТЕЛЬНОГО ПРОЦЕССА ПОСЛЕОПЕРАЦИОННЫХ БОЛЬНЫХ С РАЗЛИЧНЫМИ ТИПАМИ ВОСПРИЯТИЯ СВОЕЙ БОЛЕЗНИ
2.1Организация и методики исследования
Характеристика выборки. Исследование проводилось на базе отделения абдоминальной хирургии Северной городской больницы г. Кирова. Выборка сформирована из 90 пациентов, перенесших операцию в связи с диагнозом острый аппендицит. Возраст больных: от 25 до 45 лет. Гендерный состав: 58,8 % женщин и 31,2 % мужчин. Все пациенты работающие: 48,8 % - ИТР и служащие, остальные 41,2 % - рабочие.
Все участники выборки поступили в стационар экстренно со следующими симптомами: реже боль без четкой локализации в верхней половине живота или области пупка, чаще локализованная боль в правой стороне живота, в правой подвздошной области, в правом подреберье, на боковой поверхности живота или в поясничной области, или над лобком, симптом Кохера - боль, усиливающаяся при пальпации в правой подвздошной области. Больным было сложно двигаться или чихать, кашлять (симптом Черемских-Кушниренко), при любом резком движении боль усиливалась. Так же у большинства больных боль усиливалась в положении на левом боку (симптом Ситковского). У больных отмечалась тошнота, часто рвота, повышенная (субфебрильная) температура тела.
Всем больным были проведены операции по удалению червеобразного отростка с помощью разреза в правой подвздошной области. В подавляющем большинстве случаев аппендэктомию производили под местной анестезией, поэтому перед операцией больным вводили подкожно 2 мл 1% раствора промедола. Лишь 15 % больным по медицинским показаниям аппендэктомия проводилась под общим наркозом.
В выборку не вошли больные, у которых во время операции обнаружен аппендикулярный инфильтрат.
В послеоперационный период проводилось усиленное наблюдение за больными, т.к. выздоровление зависит от общего состояния больного до операции — состояния сердечно-сосудистой и дыхательной систем, степени интоксикации, наличия и распространенности воспаления брюшины, возраста больного, сопутствующих заболеваний, а так же психологического состояния, наличия тревоги, беспокойства, и других проявлений операционного стресса.
Таким образом, в выборку вошли 90 человек с однотипными симптомами острого аппедницита, с одинаковыми показаниями к экстренной аппендэктомии.
Методы исследования:
1) Наблюдение. Цель — наблюдение за течением послеоперационного периода у больных. Проводилось на протяжении всего постоперационного периода. Для фиксации результатов наблюдения использовался протокол наблюдения (Приложение А). Для каждого из участников эксперимента фиксировались данные, полученные в ходе наблюдения во время осмотра врача и посещения медсестер.
2) Анализ амбулаторных карт. Цель — исследование комплекса симптомов, показаний к аппендэктомии, медикаментозного лечения и особенностей течения постоперационного периода. Для каждого пациента фиксировались следующие данные:
a) Дата операции;
b) Послеоперационные проявления (температура, общее состояние, состояние швов;
c) Дата снятия швов;
d) Наличие осложнений;
e) Выписка из стационара.
3. Беседа. Цель — анализ состояния больных на основе обсуждения их состояния с ними самими и с врачами. Проводилась в течение всего послеоперационного периода.
1) Тестирование. Цель — диагностика типа восприятия своей болезни больными. Проводилась на 2-3 день после аппендэктомии.
2) Математическая обработка результатов. Цель — сравнение особенностей течения послеоперационного периода в зависимости от типов восприятия больными своей болезни. Методы математической обработки результатов исследования:
- Расчет процентного соотношения.
Цель - сравнение особенностей выздоровления больных с различными типами восприятия своей болезни.
- Коэффициент
Цель – расчет достоверности полученных различий.
Тестирование проводилось с помощью методики ТОБОЛ (Определение преобладающего типа отношения к болезни).
Краткое описание методики ТОБОЛ (Приложение Б).
Цель: диагностика отношения пациентов к болезни.
Методика была составлена в лаборатории клинической психологии Ленинградского психоневрологического института им. В.М. Бехтерева (авторы методики - Л.И. Вассерман, Б.В. Иовлев, Э.Б. Карпова, А.Я. Вукс, А.Е. Личко 1987 г.).
Опросник ТОБОЛ включает 12 таблиц-наборов (Приложение 2), которые содержат от 11 до 17 пронумерованных утверждений. Пациенту предлагается в каждой таблице-наборе выбрать два наиболее подходящих для него утверждения и номера сделанных выборов обвести кружком в регистрационном листе.
По таблице кода для каждого отмеченного в регистрационном листе утверждения определяются диагностические коэффициенты, соответствующие 12 шкалам типов отношения к болезни:
1. Гармоничный (Г)– правильная, трезвая оценка состояния, нежелание обременять других тяготами ухода за собой.
2. Эргопатический (Р) – «уход от болезни в работу», желание сохранить работоспособность.
3. Анозогнозический (3) – активное отбрасывание мысли о болезни, «обойдется».
4. Тревожный (Т) – беспрерывное беспокойство и мнительность. Вера в приметы и ритуалы.
5. Ипохондрический (И) – крайняя сосредоточенность на субъективных ощущениях и преувеличение их значения, боязнь побочного действия лекарств, процедур.
6. Неврастенический (Н) – поведение по типу «раздражительной слабости». Нетерпеливость и вспышки раздражения на первого встречного (особенно при болях), затем – слезы и раскаяние.
7. Меланхолический (М) – неверие в выздоровление, удрученность болезнью, депрессивное настроение (угроза суицида).
8. Апатический (А) – полное безразличие к своей судьбе, пассивное подчинение процедурам и лечению.
9. Сенситивный (С) – чувствительный к межличностным отношениям, полон опасений, что окружающие его избегают из-за болезни, боязнь стать обузой для близких.
10.Эгоцентрический (Я) – «уход в болезнь» с выставлением напоказ страданий, требование к себе особого отношения.
11.Паранойяльный (П) - уверенность, что болезнь является результатом чьего-то умысла, а осложнения влечении являются результатом халатности медицинского персонала.
12.Дисфорический (Д). – доминирует мрачно-озлобленное настроение, зависть и ненависть к здоровым. Вспышки гнева с требованием от близких угождения во всем
Шкальная оценка для гармоничного (Г), эргопатического (Р) и анозогнозического (А) типов приравнивается к нулю, если среди утверждений, выбранных пациентом, встречается хотя бы одно, указанное в коде знаком (X).
Шкалы объединены в три блока. В первый блок включены шкалы гармоничного, эргопатического и анозогнозического типов реагирования. Эти типы характеризуются меньшей выраженностью социальной дезадаптации пациента в связи с заболеванием.
Второй блок включает типы: тревожный, ипохондрический, неврастенический, меланхолический и апатический. Эмоционально-аффективный аспект отношений у больных с этими типами реагирования клинически выражается в реакциях по типу раздражительной слабости, в подавленном, угнетенном состоянии с «уходом» в болезнь, отказе от борьбы — «капитуляций» перед заболеванием.
Третий блок шкал содержит типы реагирования личности на болезнь с интерпсихической направленностью. Эти типы отражают такое восприятие своей болезни, которое, вероятно, в наибольшей степени связано с преморбидными особенностями личности больных: сенситивный, эгоцентрический, паранойяльный, дисфорический. Люди с указанными типами отношения к болезни при различных эмоционально — аффективных реакциях также характеризуются дезадаптивным поведением, ведущим к нарушению их социального функционирования; они или стесняются своего заболевания, или «используют» его в своих целях, строя концепции паранойяльного характера относительно своего здоровья, проявляют гетерогенные агрессивные тенденции, обвиняя окружающих в своем недуге.
Таким образом, различия, положенные в основу деления типов отношения к болезни на второй и третий блоки, состоят в том, что при близком спектре эмоционально-эффектного реагирования типы, входящие в эти блоки, отражают разную направленность дезадаптивного поведения.
Первый блок составляют пациенты с конструктивным отношением к болезни, пациенты второго и третьего блока показывают деструктивное восприятие своей болезни.
2.2Анализ результатов исследования
Результаты наблюдения за больными после операции апендэктомии выявили следующие особенности протекания послеоперационного периода.
1. В период пробуждения и последующие часы больные испытывали сильную жажду и просили пить. Если не было особых противопоказаний, о которых врач обязательно информировал медсестру и родственников, то обычно через 3-4 часа после операции, при отсутствии рвоты в случае общего наркоза больному можно было дать кипяченую воду или подслащенный чай с лимоном, сначала не более 2-3 чайных ложек через каждые 20-30 минут, затем дозу можно было увеличить.
2. Если вода не вызывала рвоты, через несколько часов после операции больных разрешалось кормить. Первые два дня больным давали молоко, жидкую кашу, пюре, кисель (без хлеба); с третьих суток добавлялся хлеб, масло, с четвертых суток больных в большинстве случаев переводили на обычный стол.
3. Установлено, что пассивный постельный режим вызывает замедление крово- и лимфотока, атрофию мышц, застойные явления в легких, нарушения легочной вентиляции и другие неблагоприятные изменения, способствующие возникновению послеоперационных осложнений. В связи с этим применялась ранняя активизация и больным разрешалось вставать на следующий день после аппендэктомии.
4. Общее физическое состояние после операции было различным. Некоторые больные очень тяжело перенесли операцию и долго отходили от наркоза. Другие быстро отошли от наркоза и чувствовали себя довольно бодро, пытаясь подбодрить соседей по палате.
5. Из эмоциональных проявлений наиболее выраженной была тревожность. Больные беспокоились по поводу своего состояния, по поводу лечения, по поводу потери и восстановления работоспособности.
6. Наряду с тревогой у некоторых больных отмечались проявления истерии, они красочно рассказывали о своих ощущениях, о перенесенной боли, хотели выглядеть героями перед своими близкими, всяческими способами привлекали к себе внимание близких и медперсонала.
7. Некоторые больные не верили в скорейшее выздоровление, когда доктора объясняли им, что операция по удалению аппендицита — это несложная операция и организм скоро адаптируется и человек вернется к нормальному ритму жизни. Этим больным казалось, что они выздоровеют не скоро, что на работе их уволят и т.д.
8. Были среди больных такие, которые постоянно пребывали в нервном напряжении, никак не могли успокоиться, не спали ночами, каждая малейшая мелочь могла вызывать у них раздражение.
9. Каждого больного ежедневно осматривал врач. При этом было отмечено, что процесс выздоровления идет у всех по-разному. У одних больных операционная рана быстро затягивалась, не гноилась, швы не расходились, быстро спадала температура и общее состояние было удовлетворительным. У других больных температура тела держалась значительно дольше, общее состояние было хуже. При осмотре раны у них можно было увидеть покраснения в области шва, уплотнения, набухания, нагноения. У двух больных из всех наблюдаемых разошлись швы, пришлось накладывать швы повторно.
10.Больные, отличающиеся удовлетворительным состоянием после операции быстрее вставали на ноги, начинали ходить по палате, а затем по коридору. Больные же с тревожными, истерическими, неврастеническими и другими проявлениями старались как можно дольше поддерживать постельный режим.
Таким образом, наблюдение показало, что процесс выздоровления больных, перенесших операцию по поводу удаления аппендицита, происходит по-разному. Это зависит от физиологических особенностей организма, от физического состояния до операции, от психологических особенностей личности больного. Так же очень много зависит от поддержки близких.
На пятый — шестой день после операции с больными проводилось тестирование по методике ТОБОЛ. Сводная таблица результатов диагностики представлена в Приложении В.
В таблице 2 представлен процент пациентов с преобладанием того или иного типа восприятия больными своей болезни.
Таблица 2 - Преобладание различных типов восприятия своей болезни больными (в %)
| Г | Р | З | Т | И | Н | М | А | С | Я | П | Д | |
| % | 10 | 10 | 13,3 | 20 | 10 | 0 | 6,6 | 6,6 | 0 | 6,6 | 6,6 | 10 |
Примечание:
Г - Гармоничный (Г)
Р - Эргопатический (Р)
З - Анозогнозический (3)
Т - Тревожный (Г)
И - Ипохондрический (И)
Н - Неврастенический (Н)
М - Меланхолический (М)
А - Апатический (А)
С - Сенситивный (С)
Я - Эгоцентрический (Я)
П - Паранойяльный (П)
Д - Дисфорический (Д).
С преобладанием гармонического и эргопатического типа восприятия своей болезни выявлено по 10 %, с преобладанием анозогнозического типа — 13,3 % пациентов хирургического отделения, перенесших операцию по поводу удаления аппендицита. Преобладающим в данной выборке является тревожный тип восприятия (20 %), ипохондрический и дисфорический выявили по 10 %, меланхолический, апатический, эгоцентрический и паранойяльный — по 6,6 %). Преобладание неврастенического и сензитивного типов отношения к болезни в группе исследуемых пациентов не выявлено.
Среди всей выборки пациентов наибольший процент выявлен с преобладанием тревожного типа восприятия болезни. Для таких больных характерно постоянное беспокойство и мнительность в отношении неблагополучного течения процесса выздоровления после операции, возможных осложнений, они постоянно ищут дополнительные источники информации о своем состоянии, прислушиваются к мнениям окружающих о своей болезни.
Затем по численности идут пациенты с преобладанием анозогнозического типа отношения к болезни. Эти пациенты активно отбрасывают мысли о болезни, о возможных последствиях операции.
Далее по численности идут пациенты с различными типами отношения к болезни. Но процент пациентов с преобладанием каждого из типов невысок. А преобладание неврастенического и сензитивного типа отношения к болезни в данной выборке не выявлено.
Далее были выделены три группы пациентов по блокам, включающим определенные типы отношения к болезни и характеризующие определенный тип адаптации. Процент больных по блокам адаптации представлен в табл. 3.
Таблица 2 - Распределение преобладающих типов восприятия болезни у пациентов по адаптационным блокам (в %)
| тип | Г | Р | З | Т | И | Н | М | А | С | Я | П | Д |
| блок | 1 | 2 | 3 | |||||||||
| % | 33,3 | 43,3 | 23,3 | |||||||||
Разделение по блокам показало что в первый блок (по адаптивному варианту восприятия реагирования на болезнь) вошли 33,3 %, во второй (по интерпсихическому варианту реагирования на болезнь) — 43,3 %, в третий (по интерпсихическому варианту реагирования на болезнь)— 23,3 % пациентов, перенесших операцию аппендэктомии.
Преобладающий процент испытуемых оказался во втором блоке (тревожный, ипохондрический, неврастенический, меланхолический и апатический типы отношения к болезни). Блок характеризуется психической дезадаптацией по интрапсихическому варианту, потому в целом для этих больных характерна раздражительная слабость, подавленное состояние.
Вторым по численности пациентов оказался блок по социально адаптированному варианту (шкалы гармоничного, эргопатического и анозогнозического типов реагирования). Для пациентов в этом блоке характерна нормальная адаптация к сложившейся ситуации.
Самая малочисленная группа пациентов представляет третий блок по интерпсихическому варианту (с преобладанием сенситивного, эгоцентрического, паранойяльного, дисфорического типов реагирования на болезнь. У них часты эмоционально-аффективные реакции, что приводит к психической дезаптации больных. Состояние этих больных в послеоперационный период в наибольшей степени зависит от преморбидных особенностей личности больных.
Но в целом, пациентов с реакцией на болезнь по адаптивному варианту (конструктивное восприятие болезни) гораздо меньше, чем пациентов с реакцией на болезнь по дезадаптивному (интрапсихическому и интерпсихическому варианту), это говорит о том, что большинство пациентов данной выборки в послеоперационный период использовали дезадаптивные (неконструктивные) типы реагирования на свою болезнь.
Анализ наблюдения в послеоперационный период при осмотрах врача показал следующие особенности пациентов с адаптивным (первый блок по методике ТОБОЛ) и дезадаптивным (второй и третий блок по методике ТОБОЛ) вариантом восприятия своей болезни (табл. 4).
Таблица 4 - Результаты наблюдения в послеоперационный период за пациентами с адаптивным и дезадаптивным вариантом реагирования на свою болезнь
| Показатели | Восприятие своей болезни | |
| По адаптивному варианту | По дезадаптивному варианту | |
| Внешний возраст | Пациенты значительно чаще выглядят моложе своего возраста или на свой возраст | Пациенты выглядят старше своего возраста или в соответствии со своим возрастом |
| Походка | Энергичная, уверенная, иногда быстрая | Неустойчивая, манерная, замедленная |
| Поза | Чаще непринужденная, они расположены к беседе, легко общаются с врачом. Движения тела чаще непримечательны | Часто может быть застывшей, скованной, дискоординированной, агрессивной, ссутулившейся. Эти пациенты часто теряют чувство дистанции, они то сокращают психологическую дистанцию между собой и врачом, что, наоборот, слишком сильно ее увеличивают. В движениях тела часто прослеживается тревожность, манерность и т.п. Они часто сжимают и разжимают кулаки, стучат пальцами по столу, почесывают или потирают участки тела, крутят пуговицы и т.д. |
| Поведение | Не наблюдается ничего примечательного, они адекватно реагируют на слова врача. | Ведут себя импульсивно, агрессивно, театрально, могут быть угодливыми, замкнутыми, подавленными, суетливыми и т.п., нередко стремятся видеть себя только с положительной стороны. |
| Речь | Осмысленная, четкая, точная, они в меру эмоциональны (без перегибов). | Более эмоциональна. У этих пациентов речь сбивчивая, нервная, может прослеживаться подавленность, сбивчивость, перескакивание с мысли на мысль, или, наоборот, слишком громкая, агрессивная. |
| Вегетативные реакции | В норме | Значительно чаще прослеживаются вегетативные реакции: покраснение, побледнение, учащенное дыхание, пятна на лице и груди, пот на висках, ладонях, «гусиная кожа». |
| Чаще наблюдается позитивное отношение к дополнительным обследованиям | Наблюдается как позитивное, так и негативное отношение к дополнительным обследованиям. | |
Таким образом, наблюдение за хирургическими больными при осмотрах врача после операции помогло выявить различия, характерные для пациентов с адаптивным и дезадаптивным вариантами восприятием своей болезни.
Изучение амбулаторных карт проводилось с целью анализ состояния больных в послеоперационный период пребывания в стационаре.
Первым критерием оценки особенностей протекания послеоперационного периода был критерий снижения температуры тела до нормы (табл. 5).
Таблица 5 - Снижение температуры тела у больных с восприятием своей болезни по адаптивному и дезадаптивному варианту (в %)
| Вариант восприятия болезни | 1 день | 2 день | 3 день | 4 день | 5 день | 6 и более день |
| Адаптивный | 50 | 50 | - | - | - | - |
| Дезадаптивный | 28,3 | 35 | 20 | 13,3 | - | 3,4 |
Анализ критерия снижения температуры после операции аппендицита выявил следующие показатели в данной выборке:
У 50 % больных с реагирование на болезнь по адаптивному варианту температура снизилась до нормы в первый день после операции, у остальных 50 % - на второй день. При восприятии болезни по дезадаптивным вариантам (инттрапсихический и интерпсихический) у 28,3 % пациентов температура упала до нормы на первый день, у 35 % пациентов - на второй день, у 20 % - на третий день, у 13,3 % - лишь на четвертый день и у 3,4 % больных — на шестой день после операции.
Процентное соотношение пациентов с адаптивным и дезадаптивным вариантом восприятия своей болезни с падением температуры до нормы по дням показан на рис. 3.
Рисунок 3. Нормализация температуры тела в послеоперационный период у пациентов с различным восприятием болезни
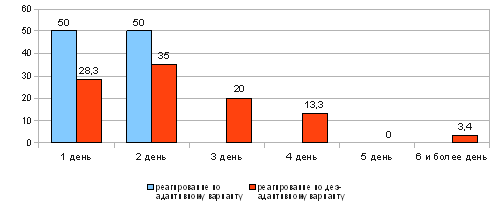
Таким образом, мы видим, что у все больных, отличающихся восприятием своей болезни по адаптивному варианту (гармоничный, эргопатический и анозогнозический типы реагирования), температура спала до нормы в первые два дня после апендэктомии. В отличие от этого у пациентов с реагированием на болезнь по дезадаптивному варианту (тревожный, ипохондрический, неврастенический, меланхолический, апатический типы, а так же сенситивный, эгоцентрический, паранойяльный, дисфорический типы реагирования на болезни)повышенная температура тела держалась значительно дольше и снижалась на протяжении 6 и более дней.
При послеоперационном осмотре выяснилось, что пациенты с типами реагирования на свою болезнь по адаптивному варианту чувствуют себя бодрыми, надеются на скорейшее выздоровление, многие из них на второй день после операции начали вставать с постели и ходить. Послеоперационные раны у них заживали нормально. В отличие от этого, пациенты с типами восприятия своей болезни по дезадаптивному варианту жаловались на плохое самочувствие, недомогание, слабость. Процесс заживления ран шел медленнее. У нескольких пациентов процесс заживления осложнился нагноением ран, у 2 пациентов - несрастанием швов.
Для понимания реакции на болезнь каждого из психологических типов необходимо их рассматривать в отдельности. Так в табл. 6 представлено процентное соотношение испытуемых с различными типами восприятия своей болезни по снижению температуры тела до нормы с первого дня после операции.
Таблица 6 - Снижение температуры до нормы по дням у пациентов с различными типами восприятия своей болезни (в %)
| день | Г | Р | З | Т | И | М | А | Я | П | Д |
| 1 | 44,4 | 55,5 | 50 | 16,6 | 33,3 | 16,6 | 33,3 | 33,3 | 50 | 33,3 |
| 2 | 55,5 | 44,4 | 50 | 27,8 | 33,3 | 66,7 | 33,3 | 33,3 | 33,3 | 33,3 |
| 3 | - | - | - | 27,8 | 22,2 | 16,6 | 33,3 | - | 16,6 | 11,1 |
| 4 | - | - | - | 22,3 | 11,1 | - | - | 16,6 | - | 22,2 |
| 5 | - | - | - | - | - | - | - | - | - | - |
| 6 и более | - | - | - | 5,5 | - | - | - | 16,6 | - | - |
Анализ амбулаторных карт по критерию «снижение температуры тела до нормы» выявил различия между больными, реализующими те или другие типы восприятия своей болезни. Так у больных с гармоничным типом на первый день до нормы упала температура у 44,4 %, а на второй день у остальных 55,5 %. Среди больных с эргопатическим типом температура снизилась на первый день у 55,5 %, а на второй — у 44,4 % больных. При анозогнозическом типе у 502 % больных температура снижалась на первый день, у остальных 50 % - на второй.
У больных по интрапсихическому варианту восприятия болезни с тревожным, ипохондрическим, меланхолическим и апатическим типами реагирования на болезнь температура снижалась следующим образом: тревожный тип: первый день — 16,6 %, второй — 27,8 %, третий — 27,8, четвертый — 22,3 % и на шестой и более — 5,5 %.; ипохондрический тип: первый день — 33,3 %, второй — 33,3 %, третий — 22,2 % и четвертый — 11,1 %; меланхолический тип: первый день — 16,6 %, второй — 66,7 %, третий день — 16,6 %; апатический тип: первый день — 33,3 %, второй — 33,3 %, третий — 33,3 %.
По интерпсихическому варианту реагирования на болезнь (эгоцентрический, паранойяльный и дисфорический типы восприятия) выявлены следующие показатели снижения температуры по дням: эгоцентрический тип: первый день - %, второй день — 33,3 %, четвертый день — 16,6 % и шестой и более день — 16,6 %; паранойяльный тип: первый день — 50 %, второй — 33,3 % и третий — 16,6 %; дисфорический тип: первый день — 33,3%, второй — 33,3 %, третий — 11,1 и четвертый — 22,2 %.
У больных, обладающих гармоничным, эргопатическим и анозогнозическим типами реагирования на болезнь температура тела в послеоперационный период упала до нормы в первые два дня. Больные гармоничного типа адекватно воспринимали экстренную операцию, старались помогать лечению, не испытывали тревоги по поводу осложнений. Они выполняли режим. Больные эргопатического типа реагирования уже на второй день после операции могли звонить близким и знакомым, давать указания по работе и участвовать в жизни близких, не взирая на только что перенесенную операцию. Больные с анозогнозическим типом восприятия своей болезни считали, что ничего особенного с ними не произошло и в ближайшем будущем они вернутся к обычному ритму жизни.
Из всех больных, для которых характерны типы восприятия болезни по интрапсихическому варианту меньшее количество дней держалась температура у больных с меланхолическим и апатическим типами. Они спала уже на третий день. Но больные выглядели вялыми, уставшими.
У больных с тревожным типом реагирования на болезнь температура тела спадала в течение шести дней постепенно. При этом больные очень тревожились за свое состояние. У одного больного температура держалась дольше шести дней ввиду осложнения.
У больных с ипохондрическим типом реагирования температура тела полностью опустилась до нормальной на четвертый день после операции. При этом они прислушивались к своему организму, беспокоились по малейшему поводу. Но, если тревожные больные переживали тревогу в себе, то ипохондричные больные жаловались медперсоналу и соседям по палате.
У половины больных с паранойяльным типом реагирования температура спала на первый же день, а у остальных на второй и третий день после операции. Физической состояние этих больных на третий день уже было нормальным, осложнений не наблюдалось, но психическое состояние было не в норме. Они постоянно искали внешние причины своей болезни, обвиняя близких, знакомых, врачей.
У больных с эгоцентрическим типом восприятия болезни температура тела снижалась до нормы на протяжении всех шести дней. Они жаловались на плохое самочувствие и требовали к себе повышенного внимания и заботы. У них чаще встречалось нагноение раны, а у одного пациента разошлись швы и нагноилась рана.
У больных с дисфорическим типом восприятия болезни температура полностью спала до нормы на четвертый день. Эти пациенты пребывали в тоскливом настроении, не обсуждали свои ощущения, не жаловались.
Далее были проанализированы сроки снятия швов у пациентов с восприятием болезни по адаптивному и дезадаптивному варианту (табл. 7). Нужно отметить, что при нормальном заживлении раны швы снимаются на шестой — седьмой день
Таблица 7 - Снятие швов у пациентов с восприятием болезни по адаптивному и дезадаптивному варианту (в %)
| Вариант восприятия болезни | 6 день | 7 день | 8 день | 9 и более день |
| Адаптивный | 80 | 20 | 0 | 0 |
| Дезадаптивный | 51,7 | 30 | 15 | 3,3 |
В группе пациентов с восприятием болезни по адаптивному варианту швы были сняты на 6 и 7 день после операции (80 % - на 6 день и 20 % - на седьмой день). Осложнений при снятии швов не выявлено.
В отличие от этого у пациентов с восприятием своей болезни по дезадаптивному варианту швы снимались в более поздние сроки в связи с осложнениями: на шестой день были сняты швы только у 51,7 %, на седьмой — у 30 %, на восьмой — у 15 % и на 9 день и более - у 3,3 %.
Процентное соотношение больных с реакцией на свою болезнь по адаптивному и дезадаптивному варианту, выявленное при снятии швов по дням (начиная с шестого дня после операции) представлено на рис. 7.
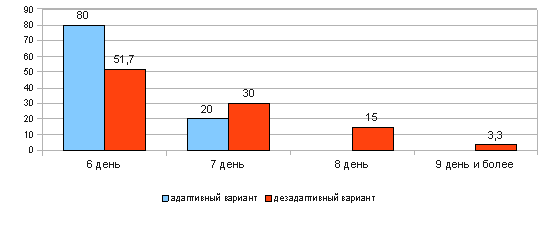
Рисунок 7. Снятие швов по дням у пациентов с восприятием болезни по адаптивному и дезадаптивному варианту
Большинству пациентов с восприятием своей болезни по адаптивному варианту (гармоничный, эргопатический и анозогнозический типы реагирования) послеоперационные швы были сняты на шестой день, и лишь немногим из этой группы — на седьмой.
В отличие от этого, в группе пациентов с реагированием на болезнь по дезадаптивному варианту (тревожный, ипохондрический, неврастенический, меланхолический, апатический типы, а так же сенситивный, эгоцентрический, паранойяльный, дисфорический типы реагирования на болезни) швы снимались в значительно поздние сроки: на шестой, седьмой, восьмой, девятый и более день. Снятие швов с раны проводилось в такие поздние сроки по следующим причинам: долгое заживление раны, нагноение раны, плохое общее состояние, наличие осложнений, расхождение операционный швов).
Таким образом, по дню снятия швов мы определили, что у пациентов с восприятием болезни по адаптивному варианту процесс заживления операционной раны происходит быстрее, чем у пациентов с реакцией на своею болезнь по дезадаптивному (интрапсихическому и интерпсихическому) варианту.
Рассмотрим далее критерий «снятие швов» по типам восприятия болезни пациентами. В табл. 8 представлено процентное соотношение больных с различными типами реагирования на болезнь по дням, когда были сняты операционный швы.
Таблица 8 - Снятие швов по дням у пациентов с различными типами восприятия своей болезни (в %)
| день | Г | Р | З | Т | И | М | А | Я | П | Д |
| 6 | 77,8 | 88,9 | 75 | 44,4 | 44,4 | 33,3 | 83,3 | 33,3 | 50 | 77,7 |
| 7 | 22,2 | 11,1 | 25 | 33,3 | 33,3 | 33,3 | 26,7 | 16,7 | 50 | 22,3 |
| 8 | - | - | - | 16,7 | 22,2 | 33,3 | - | 33,3 | - | - |
| 9 и более | - | - | - | 5,6 | - | - | - | 16,7 | - | - |
У больных с адаптивным вариантом реагирования на болезнь при гармоничном типе восприятия болезни швы были сняты на шестой день у 77,8 %, на седьмой — у 22,2 %; при эргопатическом типе восприятия болезни на шестой день были сняты швы 88,9 %, на седьмой — 11,1 %, при анозогнозическом типе реагирования на шестой день — у 75 %, на седьмой день — у 25 % больных.
Снятие операционных швов у пациентов с интрапсихическим вариантом реагирования на болезнь: тревожный тип: шестой день — 44,4 %, седьмой день — 33,3 %, восьмой — 16,7 % и девятый и более — 5,6 %; ипохондрический тип: шестой день — 44,4 %, седьмой — 33,3 %, восьмой — 22,2 %; меланхолический тип: шестой день — 33,3 %, седьмой — 33,3 %, восьмой — 33,3 %; апатический: шестой день — 83,3 %, седьмой — 26,7 %.
При интерпсихическом варианте реагирования на болезнь швы были сняты по дням: эгоцентрический тип восприятия болезни — шестой день — 33,3 %, седьмой — 16,7 %, восьмой — 33,3 %, девятый и боглее — 16,7 %; паранойяльный: шестой день — 50 %, седьмой — 50 %; дисфорический: шестой день — 77,7 %, седьмой — 22,2 %.
Всем больным, для который характерен адаптивный вариант реагирования на болезнь, швы были сняты на шестой и седьмой день после аппендэктомии. Самый высокий процент больных, которым были сняты швы на шестой день обладал эргопатическим типом восприятия болезни. Эти больные старались скорее справиться с болезнью и вернуться к работе. Они не обращали внимание на недомогание и остаточные симптомы оперативного вмешательства, просили поскорей снять швы и выписать их из стационара.
Больные с гармоничным типом восприятия болезни адекватно реагировали на снятие швов, прислушивались к советам медперсонала. Больные с анозогнозическим типом восприятия болезни считали, что снятие швов — это весьма несерьезная процедура, что все послеоперационные симптомы скоро пройдут.
Из представителей инграпсихического варианта реагирования на болезнь быстрее всех (на шестой и седьмой день после операции) были сняты швы больным с апатическим типом восприятия болезни. Они без всякого интереса подчинялись режиму лечения и питания. К снятию швов отношение было безразличным. Больным с меланхолическим типом восприятия болезни операционные швы снимались постепенно в течение шестого, седьмого и восьмого дней. При снятии швов они выглядели удрученными, не верили в скорое выздоровление.
Представителям ипохондрического типа восприятия болезни швы после операции были сняты так же, как и больным с меланхолическим типом. Но их поведение и психологические реакции при этом отличались. Не смотря на удовлетворительное состояние и отсутствие осложнений они постоянно находили у себя различные симптомы, считали, что швы снимать рано, что операционная рана недостаточно зажила. Самым длительным процесс снятия швов оказался у больных с тревожным типом реагирования на болезнь. Они постоянно интересовались результатами осмотров и анализов, их тревожили малейшие симптомы, они боялись снимать швы. Среди них наибольшее число больных с нагноением ран.
Из группы больных с интерпсихическим вариантом реагирования на болезнь быстрее всех были сняты швы больным с дисфорическим типом восприятия болезни. Так же быстро были сняты швы и у представителей паранойяльного типа восприятия болезни, при этом, не смотря на медицинские показания к снятию швов, они могли говорить о возможных осложнениях.
Самый длительный процесс снятия швов среди представителей интрапсихического варианты реагирования на болезнь выявлен у больных с эгоцентрическим типом восприятия своей болезни. Этим больным казалось, что швы снимать рано, они рассказывали всем, что еще недостаточно выздоровели, требовали дополнительного лечения, хотя в целом их состояние было удовлетворительным.
Следующий момент, на который было обращено внимание в нашем исследовании — выписка из стационара. Разница между пациентами с восприятием болезни по адаптивному и дезадаптивному варианту выявлялась по тому, на какой день был выписан пациент. Необходимо отметить, что при нормальном (без осложнений) процессе выздоровления после операции аппендицита пациент выписывается на 8 сутки. В табл. 9 представлен процент пациентов по дням выписки при восприятии болезни по адаптивному и дезадаптивному варианту.
Таблица 9 - Выписка из стационара пациентов с восприятием болезни по адаптивному и дезадаптивному варианту (в %)
| Вариант восприятия болезни | 8 день | 9 день | 10 день | 11 и более день |
| Адаптивный | 70 | 30 | 0 | 0 |
| Дезадаптивный | 36,7 | 35 | 20 | 8,3 |
При анализе сроков выписки выявлено, что в группе пациентов с восприятием болезни по адаптивному варианту 70 % были выписаны из стационара на восьмой день и 30 % - на девятый день.
В отличие от этого, в группе пациентов с восприятием болезни по дезадаптивному варианту процесс выписки из стационара был значительно дольше: 36,7 % выписаны на восьмой день, 35 % - на девятый день, 20 % - на десятый и 8,3 % - на одиннадцатый и более день.
Процент выписавшихся по дням пациентов с реагированием на болезнь по различным вариантам адаптации представлен на рис. 11
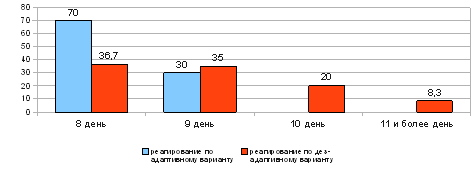 |
Рисунок 11. Выписка пациентов с восприятием болезни по адаптивному и дезадаптивному варианту
Сравнение процента выписанных пациентов с различным восприятием болезни позволяет говорить, что пациенты с адаптивным вариантом реагирования на болезнь были выписаны из стационара значительно быстрее, чем пациенты с дезадаптивным вариантом восприятия болезни.
При выписке у пациентов с гармоничным, эргопатическим и анохогнозическим типами восприятия болезни (алаптивный вариант) наблюдалось бодрое самочувствие, хорошее настроение, настрой на скорейшее выздоровление и возвращение в нормальный, привычный ритм жизни. Нужно отметить, что многие из них, ссылаясь на хорошее самочувствие и необходимость работать сами просили врача о выписке.
В отличие от этого, при выписке пациентов с восприятием болезни по дезадаптивному (интрапсихическому и интерпсихическому) варианту отмечены жалобы пациентов на недомогание, на непонимание их. Они часто говорили о дальнейшем обследовании, тревожились по поводу осложнений, беспокоились о своем состоянии.
Таким образом, по дню выписки из стационара и состоянию пациентов на момент выписки мы так же видим различия между пациентами, реализующими адаптивные и дезадаптивные варианты восприятия своей болезни.
Далее рассмотрены особенности представителей каждого типа восприятия болезни по дням выписки из стационара (табл. 10).
Таблица 9 - Выписка из стационара по дням у пациентов с различными типами восприятия своей болезни (в %)
| день | Г | Р | З | Т | И | М | А | Я | П | Д |
| 8 | 66,7 | 77,8 | 66,7 | 27,8 | 33,3 | 33,3 | 50 | 16,7 | 50 | 55,5 |
| 9 | 33,3 | 22,2 | 33,3 | 33,3 | 44,4 | 50 | 50 | 16,7 | 16,7 | 33,3 |
| 10 | - | - | - | 22,2 | 22,2 | 16,7 | - | 33,3 | 33,3 | 11,1 |
| 11 и более | - | - | - | 16,7 | - | - | - | 33,3 | - | - |
Дни выписки из стационара у представителей типов восприятия болезни различны. Так при адаптивном варианте: представители гармонического типа на восьмой день выписано 66,7 %, на девятый — 33,3 %; эргопатический тип: восьмой день — 77,8 %, девятый день — 22,2 %; анозогнозический: восьмой день — 66,7 %, девятый день — 33,3 %.
Среди представителей интрапсихического варианта реагирования на болезнь выписка больных проводилась по следующим дням: тревожный тип: восьмой день — 27,8 %, девятый день — 33,3 %, десятый — 22,2 % и одиннадцатый и более день — 16,7 %; ипохондрический тип: восьмой день - 33,3 %, девятый день - 44,4 %, десятый день — 22,2 %; меланхолический тип: восьмой день — 33,3 %, девятый — 50 %, десятый — 16,7 %; апатический: восьмой и девятый день по 50 %.
Больные с интерпсихическим вариантом реагирования на болезнь после операции были выписаны по следующим дням: эгоцентрический тип — восьмой и девятый день — по 16,7 %, десятый и одиннадцатый и более день — по 33,3 %; паранойяльный: восьмой день — 50 %, девятый — 50 %, десятый — 33,3 %; дисфорический: восьмой день — 55,5 %, девятый — 33,3 % и десятый — 11,1 %.
Все больные, для которых характерен адаптивный вариант реагирования на болезнь были выписаны из стационара на восьмой — девятый день после операции. Самочувствие их было нормальным, жалоб практически не было. Больные с гармоничным типом восприятия болезни адекватно воспринимали свое состояние, прислушивались к советам врача при выписке, Больные с эргопатическим типом реагирования на болезнь, еще пребывая в стационаре, решали свои рабочие дела, просили врача скорее из выписать, чтобы забыть о болезни, снова почувствовать привычный для них ритм жизни, с головой окунуться в работу. Больные с анозогнозическим типом восприятия болезни так же старались скорее выписаться из стационара, они оптимистически воспринимали происходящее, не придавая большого значения тому, что совершенно недавно они перенесли операцию. Зачастую они не слушали рекомендаций врача, жалоб на самочувствие и послеоперационных осложнений у них не было.
Из всех представителей интрапсихического варианта реагирования на болезнь быстрее всех были выписаны из стационара больные с апатическим типом восприятия. Они выполняли все, что назначал врач, не жаловались на самочувствие, не старались быстрее выписаться, в их отношении к своему состоянию было безразличие и апатия. Не смотря на это, никаких медицинских показаний к более длительному их содержанию в стационаре не было. Приблизительно одинаково проходил процесс выписки из стационара больных с ипохондрическим и меланхолическим типами восприятия болезни. Не смотря на это, их поведение при выписке отличалось. Представители ипохондрического типа выражали озабоченность своим состоянием, искали малейшие проявления симптомов и требовали, чтобы их лечили до тех пор, пока все симптому не пройдут. Тем не менее, по мнению врачей, их состояние после операции было удовлетворительным, и по медицинским показаниям не было оснований к их дальнейшему содержанию в стационаре. Больные с меланхолическим типом восприятия болезни не верили, что они смогут в скором времени вернуться к полноценной жизни. Они сокрушались о том, что с ними случилось, находились в психологически подавленном состоянии. При выписке врачам приходилось их подбадривать и давать конкретные рекомендации по поводу дальнейшего амбулаторного лечения.
Самое длительное время шел процесс выписки из стационара больных с тревожным типом реагирования. Они постоянно прислушивались к своему организму, старались как можно больше получить информации от врачей, причем не общей информации об аппендиците, а именно о своем состоянии, они тревожились по поводу выписки, по поводу самостоятельного лечения, по поводу лекарств и т. д. Среди представителей этого типа наибольшее число больных с осложнениями (нагноение раны, расхождение швов и т.л.).
Анализ данных о выписке больных с интерпсихическим вариантом реагирования на болезнь показал, что представители дисфорического типа были выписаны быстрее всех. Наибольший их процент был выписан уже на восьмой день. При выписке эти больные не выражали практически никаких эмоций, не жаловались на свое состояние, по медицинским показаниям они были готовы к выписке.
К девятому дню были выписаны и все пациенты с паранойяльным типом восприятия болезни. При выписке они с подозрительностью слушали рекомендации врачей, обсуждали необходимые лекарства и амбулаторное лечение, зачастую им казалось, что то, что им назначено, не поможет или не подходит им, или что есть лекарства лучше. Самым длительным процесс выписки оказался у пациентов с эгоцентрическим типом восприятия болезни. У представителей этого типа наблюдалось более длительное заживление операционных ран, они жаловались на плохое самочувствие, чаще других представителей интерпсихического варианта у них диагностировались нагноения ран, покраснения вокруг ран, повышенная температура тела. Они требовали к себе внимания своих близких и медперсонала. При выписке они старались обговорить с врачом каждую мелочь, каждый малейший, как им казалось недолеченный, симптом болезни.
Таким образом, при помощи анализа амбулаторных карт, наблюдения, беседы и тестирования по методике ТОБОЛ проведено исследование, которое подтверждает, что тип восприятия болезни влияет на процесс выздоровления в послеоперационный период, в частности на общее состояние, на психологический настрой, на отношение к лечению и т.д.
Пациентам, для которых характерны типы восприятия своей болезни по дезадаптивному варианту (тревожный, ипохондрический, меланхолический, апатический, эгоцентрический, паранойяльный, дисфорический) при выписке предложены следующие рекомендации:
1. Прежде всего, не стремитесь получить информацию о своей болезни из других источников, кроме как от лечащего врача. Не надо копаться в справочниках, энциклопедиях.
2. Не следует также прислушиваться к мнению любителей «поделиться опытом» из числа больных в стационаре или поликлинике. Это может привести лишь к отрицательным последствиям. Ни в коем случае не надо пытаться прочесть врачебные записи в своей истории болезни или амбулаторной карте: не имея специальных знаний, эти записи можно истолковать совершенно превратно и нанести вред самому себе, своей психике.
3. Заболев, не поддавайтесь унынию, а тем более панике. Побольше активности в борьбе с болезнью и уверенности в своих силах! Многовековой опыт медицины подтверждает: люди активные, с хорошим настроением выздоравливают гораздо быстрее, чем те, кто, поникнув головой, теряет веру в хороший исход болезни.
Выводы по главе 2
Проведенное экспериментальное исследование восприятия своей болезни пациентами отделения абдоминальной хирургии и его влияния на процесс выздоровления в послеоперационный период после аппендэктомии позволило сделать следующие выводы:
1. По результатам диагностики восприятия болезни пациентов, обследованных в послеоперационный период после аппендэктомии, были выделены 2 основных группы: группа пациентов с типами восприятия болезни по адаптивному варианту (гармоничный, эргопатический и анозогнозический тип) — 33,3 % и группа пациентов с восприятием болезни по дезадаптивному варианту (тревожный, ипохондрический, меланхолический, апатический, эгоцентрический, паранойяльный, дисфорический тип) — 66,7 %
2. При анализе влияния восприятия болезни на течение послеоперационного периода выявлено:
- при типах восприятия болезни по адаптивному варианту у больных в послеоперационный период организм восстанавливается быстрее, чем у больных с деструктивным восприятием болезни. Это проявляется в более ранней нормализации температуры тела, в бодром самочувствии и хорошем настроении. В отличие от них у больных с типами восприятием болезни по дезадаптивному варианту температура после операции держалась значительно дольше, операционная рана заживала хуже, от больных было больше жалоб на плохое самочувствие;
- на стадии снятия послеоперационных швов и выписки из стационара у пациентов с типами восприятия по адаптивному варианту швы были сняты быстрее и в связи с отсутствием осложнений они были раньше выписаны из стационара. В отличие от них, в группе пациентов с типами восприятия своей болезни по дезадаптивному варианту в снятие швов происходило более медленными темпами, так же как и последующая выписка из стационара.
3. По результатам проведенного исследования были сформулированы рекомендации медицинскому персоналу, клиническим психологам и самим больным с целью оптимизации психологического состояния пациентов в предоперационный и послеоперационный периоды.
Таким образом, исследование, проведенное в период выздоровления пациентов с диагнозом острый аппендицит позволило сделать вывод о том, что восприятие пациентами своей болезни по адаптивному варианту способствует их скорейшему выздоровлению, в отличие от пациентов с типами восприятия болезни по дезадаптивному варианту.
ЗАКЛЮЧЕНИЕ
В заключении необходимо констатировать, что в ходе выполнения дипломной работы были решены все поставленные задачи.
1. Проведен анализ литературы по проблеме особенностей процесса выздоровления послеоперационных больных с различным восприятием своей болезни.
Авторы признают, что любое, даже самое незначительное хирургическое вмешательство, провоцирует операционный стресс. При этом включаются адаптационные механизмы человека, формируя внутреннюю картину болезни, основой которой является тип восприятия болезни. Восприятие болезни в современной медицине и психологии понимается как представление пациента о самом себе, о своей болезни и о степени ее серьезности.
Преобладание у пациента того или иного типа отношения к болезни находятся в очень большой зависимости от личности больного, его общего интеллектуального и культурного уровня, социальной среды и воспитания. Современные исследователи считают, что различные типы отношения к болезни, в различной степени оказывающие влияние на особенности процесса выздоровления в послеоперационный период. Этот факт подтверждается данными, полученными в ходе экспериментального исследования.
2. Второй задачей исследования было экспериментальное изучение типа восприятия пациентами своей болезни. В ходе решения данной задачи выявлено, что среди пациентов с диагнозом острый аппендицит наблюдается различное восприятие своей болезни. Среди пациентов есть такие, которые адекватно восприняли заболевание и готовы к лечению, чтобы быстрее вернуться к нормальному ритму жизни — это больные с адаптивными типами восприятия болезни (гармоничный, эргопатический и анозогнозический тип).
Достаточно большую группу составляют больные с дезадаптивными типами восприятия своей болезни (по интрапсихическому варианту: тревожный, ипохондрический, меланхолический и апатический типы и по интерпсихическому варианту: эгоцентрический, паранойяльный, дисфорический тип). У этих больных в послеоперационный период наблюдается неблагоприятный эмоциональный фон, излишнее беспокойство, проявления демонстративности и агрессии, уход в себя и т.д.
3. Выявлены особенности процесса выздоровления в зависимости от типа восприятия больными своей болезни. У больных с типами отношения к болезни по адаптивному варианту в послеоперационный период организм восстанавливается быстрее, чем у больных с типами восприятия болезни по дезадаптивному варианту. Это проявляется в более ранней нормализации температуры тела, в бодром самочувствии и хорошем настроении. В отличие от этого у больных с типами восприятия болезни по дезадаптивному варианту температура после операции держалась дольше, было больше жалоб на плохое самочувствие.
На стадии снятия послеоперационных швов и выписки из стационара у пациентов с адаптивным вариантом реагирования на болезнь швы были сняты быстрее и в связи с отсутствием осложнений они были выписаны из стационара. В отличие от этого, в группе пациентов с типами восприятия болезни по дезадаптивному варианту снятие швов происходило более медленными темпами, чаще встречалось несрастание швов, нагноение операционных ран и другие осложнения. Соответственно они дольше находились в стационаре под постоянным наблюдением врача.
4. Разработаны рекомендации по ускорению процесса выздоровления для послеоперационных больных с типами восприятия болезни по дезадаптивному варианту.
Таким образом, задачи исследования выполнены, цель достигнута гипотеза подтвердилась. Действительно тип восприятия болезни влияет на особенности процесса восстановления в послеоперационный период.
В заключении необходимо заметить, что важно понимать, что, даже демонстрируя полное безразличие к своей болезни, пациент больше всего хочет услышать слова надежды и нуждается в укреплении его веры в лучшее. Пациенты, непрерывно тревожащиеся о своем состоянии, нуждаются в спокойном, оптимистичном и внимательном разговоре с медперсоналом, а пациенты, демонстрирующие реакции агрессии к окружающим и медицинским работникам – авторитетной уверенной позиции врачей и медсестер, которая поможет справиться со скрываемым в душе сильнейшим страхом за свою жизнь
Таким образом, учет психологии конкретного больного, сознания и чувства болезни, их влияния на личность в целом, обратного воздействия личности на психофизиологическое состояние—все это необходимо врачу не для абстрактного констатирования, а для действенной и эффективной организации лечебного режима, управления поведением и образом жизни больного в интересах его скорейшего выздоровления и возвращения к нормальной трудовой деятельности.
СПИСОК ЛИТЕРАТУРЫ
1. Александер Ф. Психосоматическая медицина. - М.: Геррус, 2000. - 296 с.
2. Абрамова Г.С., Юдчиц Ю.А. Психология в медицине. - М.: Кафедра-М, 1998. – 285 с.
3. Александров. А.А., Исурина Г.Л., Кайданова Е.В., Чехлатый Е.М. – Психологические аспекты неврозов // из книги: Теория и практика медицинской психологии и психотерапии. / под общей редакцией М.М. Кабанова. - Спб.: изд. Психоневрологического института им. В.М. Бехтерева. - 1994. - 238с.
4. Баевский Р.М., Берсенева А.П. Оценка адаптационных возможностей организма и риск развития заболеваний. - М.: Медицина, 1997. - 236 с.
5. Березин Ф.Б. Психическая и психофизическая адаптация человека. - Л.: Наука, 1998. - 269с.
6. Березин Ф.Б., Безносюк Е.В., Соколова Е.Д. Психологические механизмы психосоматических заболеваний. // Российский медицинский журнал. - 1998. - № 2. - с. 4–9.
7. Бройтигам В., Кристиан П., Рад М. Психосоматическая медицина. - М.: Гэотар Медицина, 1999. - 376 с.
8. Бурлачук Л.Ф., Коржова Е.Ю. Психология жизненных ситуаций. - М.: Российское педагогическое агентство, 1998. - 263 с.
9. Валиев Р. Ш., Смирнов Г. А. Отношение к своей болезни пациентов с туберкулезом легких и его коррекция в процессе лечения // Казанский медицинский журнал, - 1998. - № 5. - С. 366-368.
10. Волков В.Т., Стредис А.К. и др. Личность пациента и болезнь. - Томск: Класс, 2000. – 328 с.
11. Евсеев М.А. Уход за больными в хирургической клинике. - М.: ГЭОТАР-Медиа, 2008. - 192 с.
12. Елькин И.О., Блохина С.И., Егоров В.М. Операционный стресс, общая анастезия и высшие психические функции. - Екатеринбург: Клен, 2008. - 200 с.
13. Зайко Н.Н., Быць Ю.В., Атаман А.В. и др. Патологическая физиология. Учебник для студентов мед. Вузов. - М.: МЕДпресс-информ, 2008. - 640 с.
14. Зайцев В.П., Храмелашвили В.В. Проблема мотивации больных ишемической болезнью сердца к участию в программе вторичной психопрофилактики // Психологическая диагностика отношения к болезни при нервно-психической и соматической патологии. - Л.: ЛГУ, 1990. С. 16-21.
15. Кабанов М.М., Личко А.Е., Смирнов В. М. Методы психологической диагностики и коррекции в клинике. - Л.: Медицина, 1983, - 309 с.
16. Каган В.Е. Практическая психология для психологов и врачей: Обучающий тестовый контроль: учеб. Пособие. - М. : Смысл : Акад. Проект, 2000. - 807 с.
17. Калитеевский П.Ф. Макроскопическая дифференциальная диагностика патологических процессов. - М.: Медицина, 1996. - 342 с.
18. Карвасарский Б.Д. Клиническая психология. - Спб.: Питер, 2006. - 959 с.
19. Квасенко А.В., Зубарев Ю.Г. Психология больного. - Л.: Медицина, 1980. — 184 с.
20. Коблер-Росс. О смерти и умирании. - Киев: София, 2001 – 320 с.
21. Косырев В.Н. Клиническая психология. Учебно-методический комплекс для преподавателей и студентов факультетов психологи. - Тамбов: ТГУ, 2003. - 124 с.
22. Краткая медицинская энциклопедия. / Гл. ред. В.И. Покровский: в 2 т. 3-е изд. М.: Мед. энциклопедия, Крон-Пресс, 1999. - 608 с.
23. Лазарус Р. Эмоция как процесс защиты // Психология эмоций /Под ред. Вилюнаса В. К. – СПб.: Питер, 2006. – С. 225-227.
24. Лакосина Н.Д., Сергеев И.И., Панкова О.Ф. Клиническая психология. - М.: Медицина, 2007. - 416 с.
25. Лурия А. Р. Внутренняя картина болезней и ятрогенные заболевания // Хрестоматия по патопсихологии. - М.: Мир, 1981. С. 49-59.
26. Макаренко Т.П., Харитонов Л.Г. и Богданов А.В. Ведение больных общехирургического профиля в послеоперационном периоде. - М.: Медицина, 1989 – 352 с.
27. Манухина Н.М. Некоторые особенности психологической помощи пациентам с соматическими заболеваниями // Журнал практической психологии и психоанализа. - 2003. - №1. - март
28. Манухина Н.М. Система отношений соматических больных: на примере больных эндокринными заболеваниями // Аспирант и соискатель. - 2003, - № 1(14), - с. 144-154.
29. Манухина Н.М. Социальная дезадаптация пациентов с соматическими заболеваниями как объект психологической коррекции // Журнал практической психологии и психоанализа. - 2003. - № 3. - сентябрь
30. Менделевич В.Д. Клиническая и медицинская психология: Практическое руководство. — М.: МЕДпресс, 2001. — 592 с.
31. Михайлов Б.В., Сердюк А.И., Федосеев Б.А. Психотерапия в общесоматической медицине: Клиническое руководство / Под общ. ред. Б. В. Михайлова. — Харьков: Прапор, 2002. — 128 с.
32. Нагаев В.В. Основы клинической психологии. -М.: Юнити-Дана, 2007. - 464 с.
33. Назыров Р.К., Холявко В.В. О развитии клинической психотерапии. ХIV съезд психиатров России. Материалы съезда. - М., 2005. - 413 с.
34. Общая патология человека. Руководство. / Под ред. Федорова Л.М., Забозлаев Ф.Г., Кулапин Г.П., Моторжина Т.В. - Р.-На Дону: Феникс, 2007. - 245 с.
35. Ольхов О.Г., Соколовский А.В., Воронин И.И. Оценка уровня депрессии у больн6ых хирургического профиля в предоперационном периоде. // Медицинские исследования. — 2001. — Т. 1, вып. 1. — С. 27.
36. Пархоменко А.Л., Бурлачук Л.Ф., Коржова Е.Ю. Особенности психологических реакций на стрессовые ситуации, обусловленные острым инфарктом миокарда и операцией по поводу приобретенного порока сердца // Врачебное дело. - 1990. - № 5.
37. Сердюк А. А., Бабелюк В. Е. Особенности внутренней картины болезни у лиц, страдающих хроническим алкоголизмом с различной установкой на лечение // Медицина сегодня и завтра. — Харьков, 1998. — Вып. 3. — С. 50–51.
38. Серов В.В., Ярыгин Н.Е., Пауков В.С. Патологическая анатомия. Атлас. - М.: Медицина, 1987. - 386 с.
39. Сидоров П. И., Парняков А. В. Введение в клиническую психологию. - М.: Академический проект, Деловая книга, 2000. - 382 с.
40. Ситников В.Л. Психодиагностические методы в практике клинической психологии. - Спб.: ЛГУ им А.С. Пушкина, 2005.
41. Соколова Е.Т. Особенности личности при пограничных расстройствах и соматических заболеваниях. - М. SvR-Аргус 1995. - 359 с.
42. Соколова Е.Д., Хаит Ф.И., Манухина Н.М. Функционально-ролевая позиция больного // Вопросы гуманитарных наук.- 2003, - № 1(4), - с. 358 - 362.
43. Субботина В.Г., Ушакова Н.Ю., Сулковская Л.С., Еськина Т.А. Психологические особенности личности больных с неспецифическими болями в животе // Успехи современного ествествознания. - 2009. - № 1.
44. Тухтарова И.В., Биктимиров Т.З. Соматопсихология: Учебно-методическое пособие.- Ульяновск: УлГУ, 2005. - 120 с.
45. Успенский Ю.П., Балукова Е.В. Депрессивные расстройства у больных с метаболическим синдромом: клиническое значение и пути их коррекции. // Трудный пациент. - 2006. - № 12.
46. Фетискин Н.П. Социально-психологическая диагностика развития личности и малых групп. - М.: Издательство Института психотерапии, 2002. - 490 с.
47. Хаит Ф.И., Манухина Н.М. Особенности отношения к болезни эндокринных больных в ситуации обострения их хронического заболевания // Актуальные проблемы современной науки. - 2003, - № 1, - с. 263-273.
48. Хвостова С.А. Психология личности больных остеопорозом и с переломами // Современные проблемы науки и образования. - 2008. - № 3.
49. Цекин В.П. Типы отношения к болезни у больных с сердечнососудистыми заболеваниями. поиск закономерностей развития // Независимый психиатрический журнал. - 2004. - № 2.
50. Цуканов Ю. Хирургические заболевания. Избранные лекции. - Огмск, 2000. - 188 с.
51. Шнайдер Н.А. Новый взгляд на проблему послеоперационной когнитивной дисфункции. - Красноярск, ГОУ ВПО, 2005. - 78 с.
52. Ясперс К. Общая психопатология. Пер. с нем. Л.О. Акопяна под ред. докт. мед. наук В.Ф. Войцеха и канд. филос. наук О.Ю. Бойцовой. - М.: Практика, 1997 – 297 с.
ПРИЛОЖЕНИЕ А
ПЛАН НАБЛЮДЕНИЯ
| Оцениваемые признаки | Поведенческие реакции |
| Внешний вид |
1. соответствует возрасту 2. выглядит моложе 3. выглядит старше |
| Походка |
1. быстрая непримечательная медленная неустойчивая скованная манерная |
| Одежда |
1. непримечательная 2. подчеркнуто аккуратная неопрятная привлекающая внимание странная неподходящая для случая очень модная |
| Поза |
1. непримечательная застывшая странная дискоординированная театральная самоуверенная, с потерей чувства дистанции ссутулившаяся (стремление занять меньше места) |
| Движения тела |
непримечательные дрожание пальцев рук постукивание пальцами о стол сжимание и разжимание кистей рук почесывание уха головы перебирает пальцами одежду, предметы и т.д. |
| Поведение |
непримечательное театральное агрессивное импульсивное пассивное замкнутое подражательное зависимое подавленное угодливое теряет чувство дистанции суетливое стремление видеть себя только с положительной стороны |
| Речь |
по темпу быстрая обычная медленная делает паузы по эмоциональной окраске яркая вдохновенная тусклая вялая обычная тихая по логичности ясная четкая обычная расплывчатая сбивчатая неясная перескакивание с мысли на мысль странные высказывания |
| Вегетативные реакции |
1. покраснение побледнение учащенное дыхание пятна на лице, груди пот на висках, ладонях «гусиная кожа» |
| Отношение к обследованию |
позитивное негативное |
ПРИЛОЖЕНИЕ Б
ОПРОСНИК ТОБОЛ
1. Самочувствие
| С тех пор как я заболел, у меня почти всегда плохое самочувствие | 1 |
| Я почти всегда чувствую себя бодрым и полным сил | 2 |
| Дурное самочувствие я стараюсь перебороть | 3 |
| Плохое самочувствие я стараюсь не показывать другим | 4 |
| У меня почти всегда что-нибудь болит | 5 |
| Плохое самочувствие у меня возникает после огорчений | 6 |
| Плохое самочувствие у меня возникает от ожидания неприятностей | 7 |
| Я стараюсь терпеливо переносить боль и физические страдания | 8 |
| Мое самочувствие вполне удовлетворительное | 9 |
| У меня, с тех пор как я заболел, бывает плохое самочувствие с приступами раздражительности и чувством тоски | 10 |
| Мое самочувствие очень зависит от того, как ко мне относятся окружающие | 11 |
| Ни одно из определений мне не подходит | 12 |
2. Настроение
| Как правило, настроение у меня хорошее | 1 |
| Из-за болезни я часто бываю нетерпеливым и раздражительным | 2 |
| У меня настроение портится от ожидания возможных неприятностей, беспокойства за близких, неуверенности в будущем | 3 |
| Я не позволяю себе из-за болезни предаваться унынию и грусти | 4 |
| Из-за болезни у меня почти всегда плохое настроение | 5 |
| Мое плохое настроение зависит от плохого самочувствия | 6 |
| У меня стало совершенно безразличное настроение | 7 |
| У меня бывают приступы мрачной раздражительности, во время которых достается окружающим | 8 |
| У меня не бывает уныния и грусти, но может быть ожесточенность и гнев | 9 |
| Малейшие неприятности сильно огорчают меня | 10 |
| Из-за болезни у меня всегда тревожное настроение | 11 |
| Мое настроение обычно такое же, как у окружающих меня людей | 12 |
| Ни одно из определений мне не подходит | 13 |
3. Сон и пробуждение ото сна
| Проснувшись, я сразу заставляю себя встать | 1 |
| Утро для меня самое тяжелое время суток | 2 |
| Если меня что-то расстроит, я долго не могу уснуть | 3 |
| Я плохо сплю ночью и чувствую сонливость днем | 4 |
| Я сплю мало, но встаю бодрым. Сны вижу редко. | 5 |
| С утра я более активен и мне легче работать утром, чем вечером | 6 |
| У меня плохой и беспокойный сон и часто бывают мучительно-тоскливые сновидения | 7 |
| Бессонница у меня наступает периодически без особых причин | 8 |
| Я не могу спокойно спать, если утром надо вставать в определенный час | 9 |
| Утром я встаю бодрым и энергичным | 10 |
| Я просыпаюсь с мыслью о том, что сегодня надо будет сделать | 11 |
| По ночам у меня бывают приступы страха | 12 |
| С утра я чувствую полное безразличие ко всему | 13 |
| Я могу свободно регулировать свой сон | 14 |
| По ночам меня особенно преследуют мысли о моей болезни | 15 |
| Во сне мне видятся всякие болезни | 16 |
| Ни одно из определений мне не подходит | 17 |
4. Аппетит и отношение к еде
| Нередко я стесняюсь есть при посторонних людях | 1 |
| У меня хороший аппетит | 2 |
| У меня плохой аппетит | 3 |
| Я люблю сытно поесть | 4 |
| Я ем с удовольствием и не люблю ограничивать себя в еде | 5 |
| Мне легко можно испортить аппетит | 6 |
| Я боюсь испорченной пищи и всегда тщательно проверяю ее свежесть и доброкачественность | 7 |
| Еда меня интересует, прежде всего, как средство поддержать здоровье | 8 |
| Я стараюсь придерживаться диеты, которую сам разработал | 9 |
| Еда не доставляет мне никакого удовольствия | 10 |
| Ни одно из определений мне не подходит | 11 |
5. Отношение к болезни
| Моя болезнь меня пугает | 1 |
| Я так устал от болезни, что мне безразлично, что со мной будет | 2 |
| Стараюсь не думать о своей болезни и жить беззаботной жизнью | 3 |
| Моя болезнь больше всего угнетает меня тем, что люди стали сторониться меня | 4 |
| Без конца думаю обо всех возможных осложнениях, связанных с болезнью | 5 |
| Я думаю, что моя болезнь неизлечима, и ничего хорошего меня не ждет | 6 |
| Считаю, что моя болезнь запущена из-за невнимания и неумения врачей | 7 |
| Считаю, что опасность моей болезни врачи преувеличивают | 8 |
| Стараюсь перебороть болезнь, работать как прежде и даже больше | 9 |
| Я чувствую, моя болезнь гораздо тяжелее, чем это могут определить врачи | 10 |
| Я здоров и болезни меня не беспокоят | 11 |
| Моя болезнь протекает совершенно необычно — не так как у других, поэтому требует особого внимания | 12 |
| Моя болезнь меня раздражает, делает нетерпеливым, вспыльчивым | 13 |
| Я знаю, по чьей вине заболел и не прощу этого никогда | 14 |
| Я всеми силами стараюсь не поддаваться болезни | 15 |
| Ни одно из определений мне не подходит | 16 |
6. Отношение к лечению
| Избегаю всякого лечения — надеюсь, что организм сам переборет болезнь, если о ней поменьше думать | 1 |
| Меня пугают трудности и опасности, связанные с предстоящим лечением | 2 |
| Я был бы готов на самое мучительное, и даже опасное лечение, только бы избавиться от болезни | 3 |
| Я не верю в успех лечения и считаю его напрасным | 4 |
| Я ищу новые способы лечения, но, к сожалению, во всех них постоянно разочаровываюсь | 5 |
| Считаю, что мне назначено много ненужных процедур, лекарств, меня уговаривают на никчемную операцию | 6 |
| Всякие новые лекарства, процедуры, вызывают у меня бесконечные мысли об осложнениях и опасностях с ними связанных | 7 |
| От лечения мне становится только хуже | 8 |
| Лекарства и процедуры нередко оказывают на меня такое необычное действие, что это изумляет врачей | 9 |
| Считаю, что среди применяющихся способов лечения есть настолько вредные, что их следовало бы запретить | 10 |
| Считаю, что меня лечат неправильно | 11 |
| Я ни в каком лечении не нуждаюсь | 12 |
| Мне надоело бесконечное лечение, хочу, чтобы меня только оставили в покое | 13 |
| Я избегаю говорить о лечении с другими людьми | 14 |
| Меня раздражает и озлобляет, когда лечение не дает улучшения | 15 |
| Ни одно из определений мне не подходит | 16 |
7. Отношение к врачам и медперсоналу
| Главное во всяком медицинском работнике, я считаю, внимание к больному | 1 |
| Я хотел бы лечиться у такого врача, у которого большая известность | 2 |
| Считаю, что заболел я больше всего по вине врачей | 3 |
| Мне кажется, что врачи мало что понимают в моей, болезни и только делают вид, что лечат | 4 |
| Мне все равно кто и как меня лечит | 5 |
| Я часто беспокоюсь о том, что не сказал врачу что-либо важное, что может повлиять на успех лечения | 6 |
| Врачи и медперсонал нередко вызывают у меня неприязнь | 7 |
| Я обращаюсь то к одному, то к другому врачу, так как не уверен в успехе лечения | 8 |
| С большим уважением я отношусь к медицинской профессии | 9 |
| Я не раз убеждался, что врачи и медперсонал невнимательны и недобросовестно исполняют свои обязанности | 10 |
| Я бываю нетерпеливым и раздражительным с врачами и персоналом и потом сожалею об этом | 11 |
| Я здоров и в помощи врачей не нуждаюсь | 12 |
| Считаю, что врачи и персонал на меня попусту тратят время | 13 |
| Ни одно из определений мне не подходит | 14 |
8. Отношение к родным и близким
| Я настолько поглощен мыслями о моей болезни, что дела близких меня перестали волновать | 1 |
| Я стараюсь родным и близким не показывать виду, что я болен, чтобы не омрачать им настроения | 2 |
| Близкие напрасно хотят сделать из меня тяжелобольного | 3 |
| Меня одолевают мысли, что из-за моей болезни моих близких ждут трудности и невзгоды | 4 |
| Мои родные не хотят понять тяжесть моей болезни и не сочувствуют моим страданиям | 5 |
| Близкие не считаются с моей болезнью и хотят жить в свое удовольствие | 6 |
| Я стесняюсь своей болезни даже перед близкими | 7 |
| Из-за болезни я утратил всякий интерес к делам и волнениям близких и родных | 8 |
| Из-за болезни я стал в тягость близким | 9 |
| Здоровый вид и беззаботная жизнь близких вызывают у меня неприязнь | 10 |
| Я считаю, что заболел из-за моих родных | 11 |
| Я стараюсь поменьше доставлять тягот и забот моим близким из-за моей болезни | 12 |
| Ни одно из определений мне не подходит | 13 |
9. Отношение к работе (учебе)
| Болезнь делает меня никуда не годным работником (неспособным учиться) | 1 |
| Я боюсь, что из-за болезни я лишусь хорошей работы (придется уйти из хорошего учебного заведения) | 2 |
| Моя работа (учеба) стала для меня совершенно безразличной | 3 |
| Из-за болезни мне теперь стало не до работы (учебы) | 4 |
| Все время беспокоюсь, что из-за болезни могу допустить оплошность на работе (не справиться с учебой) | 5 |
| Считаю, что заболел(а) из-за того, что работа (учеба) причинила вред моему здоровью | 6 |
| На работе (по месту учебы) совершенно не считаются с моей болезнью и даже придираются ко мне | 7 |
| Не считаю, что болезнь может помешать моей работе (учебе) | 8 |
| Я стараюсь, чтобы на работе (по месту учебы) поменьше знали и говорили о моей болезни | 9 |
| Я считаю, что, несмотря на болезнь, надо продолжать работу (учебу) | 10 |
| Болезнь сделала меня на работе (в учебе) неусидчивым (нетерпеливым) | 11 |
| На работе (за учебой) я стараюсь забыть о своей болезни | 12 |
| Все удивляются и восхищаются тем, как я успешно работаю (учусь), несмотря на болезнь | 13 |
| Мое здоровье не мешает мне работать (учиться) там, где я хочу | 14 |
| Ни одно из определений мне не подходит | 15 |
10. Отношение к окружающим
| Мне теперь все равно, кто меня окружает и кто около меня | 1 |
| Мне хочется, чтобы окружающие только оставили меня в покое | 2 |
| Когда я заболел, обо мне все забыли | 3 |
| Здоровый вид и жизнерадостность окружающих меня раздражают | 4 |
| Я стараюсь, чтобы окружающие не замечали моей болезни | 5 |
| Мое здоровье не мешает мне общаться с окружающими, сколько мне хочется | 6 |
| Мне бы хотелось, чтобы окружающие на себе испытали, как тяжело болеть | 7 |
| Мне кажется, что окружающие сторонятся меня из-за моей болезни | 8 |
| Окружающие не понимают моей болезни и моих страданий | 9 |
| Моя болезнь, и то, как я ее переношу, удивляют и поражают окружающих | 10 |
| С окружающими я стараюсь не говорить о моей болезни | 11 |
| Мое окружение довело меня до болезни, и я этого не прощу | 12 |
| Среди окружающих я теперь вижу, как много людей страдают от болезней | 13 |
| Общение с людьми теперь мне стало быстро надоедать и даже раздражать меня | 14 |
| Моя болезнь не мешает мне иметь друзей | 15 |
| Ни одно из определений мне не подходит | 16 |
11. Отношение к одиночеству
| Предпочитаю одиночество, потому что одному мне становится легче | 1 |
| Я чувствую, что болезнь обрекает меня на полное одиночество | 2 |
| В одиночестве я стремлюсь найти какую-нибудь интересную или нужную работу | 3 |
| В одиночестве меня начинают особенно преследовать нерадостные мысли о болезни, осложнениях, предстоящих страданиях | 4 |
| Часто, оставшись наедине, я скоро успокаиваюсь: люди стали меня сильно раздражать | 5 |
| Стесняясь болезни, я стараюсь отдалиться от людей, а в одиночестве скучаю по людям | 6 |
| Избегаю одиночества, чтобы не думать о своей болезни | 7 |
| Мне стало все равно: что быть среди людей, что остаться в одиночестве | 8 |
| Желание побыть одному зависит у меня от обстоятельств и настроения | 9 |
| Я боюсь оставаться в одиночестве из-за опасений, связанных с болезнью | 10 |
| Ни одно из определений не подходит | 11 |
12. Отношение к будущему
| Болезнь делает мое будущее печальным и унылым | 1 |
| Мое здоровье пока не дает никаких оснований беспокоиться за будущее | 2 |
| Я всегда надеюсь на счастливое будущее, даже в самых отчаянных положениях | 3 |
| Не считаю, что болезнь может существенно отразиться на моем будущем | 4 |
| Аккуратным лечением и соблюдением режима я надеюсь добиться улучшения здоровья в будущем | 5 |
| Свое будущее я целиком связываю с успехом в моей работе (учебе) | 6 |
| Мне стало безразлично, что станет со мной в будущем | 7 |
| Из-за моей болезни я в постоянной тревоге за мое будущее | 8 |
| Я уверен, что в будущем вскроются ошибки и халатность тех, из-за кого я заболел | 9 |
| Когда я думаю о своем будущем, меня охватывает тоска и раздражение на других людей | 10 |
| Из-за болезни я очень тревожусь за свое будущее | 11 |
| Ни одно из определений не подходит |
| Тема 1 (самочувствие)Шкалы | Г | Р | З | Т | И | Н | М | А | С | Я | П | Д |
| 1 | 3 | 5 | 2 | 5 | 3 | 3 | 3 | |||||
| 2 | 4 | |||||||||||
| 3 | 5 | 5 | ||||||||||
| 4 | 4 | 3 | 4 | |||||||||
| 5 | Х | 5 | ||||||||||
| 6 | 3 | |||||||||||
| 7 | 4 | |||||||||||
| 8 | 4 | 3 | ||||||||||
| 9 | 4 | |||||||||||
| 10 | 4 | 1 | 4 | |||||||||
| 11 | 4 | 4 | 3 | |||||||||
| 12 | 3 |
Тема 2. Настроение
| Шкалы | Г | Р | З | Т | И | Н | М | А | С | Я | П | Д |
| 1 | 4 | |||||||||||
| 2 | 5 | 3 | ||||||||||
| 3 | 4 | 4 | ||||||||||
| 4 | 5 | 5 | 3 | |||||||||
| 5 | Х | 4 | 5 | 3 | ||||||||
| 6 | 2 | 4 | 3 | 3 | ||||||||
| 7 | Х | 5 | ||||||||||
| 8 | 5 | |||||||||||
| 9 | Х | 3 | 3 | |||||||||
| 10 | 2 | 4 | ||||||||||
| 11 | Х | 4 | ||||||||||
| 12 | ||||||||||||
| 13 |
Тема 3. Сон и пробуждение ото сна
| Шкалы | Г | Р | З | Т | И | Н | М | А | С | Я | П | Д |
| 1 | 3 | 5 | ||||||||||
| 2 | 4 | 2 | ||||||||||
| 3 | 3 | 4 | 3 | 2 | ||||||||
| 4 | 3 | 2 | ||||||||||
| 5 | 3 | |||||||||||
| 6 | 2 | |||||||||||
| 7 | 3 | 2 | 4 | 2 | 3 | 3 | ||||||
| 8 | ||||||||||||
| 9 | ||||||||||||
| 10 | 4 | |||||||||||
| 11 | 4 | |||||||||||
| 12 | 3 | |||||||||||
| 13 | 3 | 5 | ||||||||||
| 14 | ||||||||||||
| 15 | 3 | 4 | ||||||||||
| 16 | 3 | |||||||||||
| 17 |
| Тема 4 (аппетит и отношение к еде)Шкалы | Г | Р | З | Т | И | Н | М | А | С | Я | П | Д |
| 1 | 5 | |||||||||||
| 2 | 3 | 5 | ||||||||||
| 3 | 4 | 3 | 4 | 1 | 2 | |||||||
| 4 | 3 | |||||||||||
| 5 | 4 | |||||||||||
| 6 | 3 | 4 | 4 | 3 | 4 | |||||||
| 7 | 2 | 5 | ||||||||||
| 8 | 5 | 3 | 1 | |||||||||
| 9 | 3 | 3 | ||||||||||
| 10 | 4 | 5 | ||||||||||
| 11 |
| Тема 5 (отношение к болезни)Шкалы | Г | Р | З | Т | И | Н | М | А | С | Я | П | Д |
| 1 | Х | 4 | ||||||||||
| 2 | Х | 2 | 5 | |||||||||
| 3 | 4 | |||||||||||
| 4 | 5 | |||||||||||
| 5 | Х | Х | 5 | |||||||||
| 6 | Х | 4 | 5 | 2 | ||||||||
| 7 | 2 | 4 | 3 | |||||||||
| 8 | 4 | |||||||||||
| 9 | 5 | |||||||||||
| 10 | Х | 3 | 5 | 2 | 3 | |||||||
| 11 | 3 | |||||||||||
| 12 | 5 | |||||||||||
| 13 | 5 | 4 | ||||||||||
| 14 | 5 | 2 | ||||||||||
| 15 | 5 | 4 | ||||||||||
| 16 |
| Тема 6 (отношение к лечению)Шкалы | Г | Р | З | Т | И | Н | М | А | С | Я | П | Д |
| 1 | Х | 2 | 4 | |||||||||
| 2 | 4 | 1 | 1 | |||||||||
| 3 | 4 | 3 | 3 | |||||||||
| 4 | Х | 5 | 3 | |||||||||
| 5 | Х | 2 | 4 | 2 | ||||||||
| 6 | 1 | 2 | 3 | |||||||||
| 7 | Х | Х | 4 | |||||||||
| 8 | ||||||||||||
| 9 | 5 | |||||||||||
| 10 | 5 | |||||||||||
| 11 | 3 | 2 | ||||||||||
| 12 | Х | 4 | ||||||||||
| 13 | 1 | 2 | 5 | |||||||||
| 14 | 3 | 5 | ||||||||||
| 15 | 4 | 4 | ||||||||||
| 16 |
| Тема 7 (отношение к врачам и медперсоналу)Шкалы | Г | Р | З | Т | И | Н | М | А | С | Я | П | Д |
| 1 | 4 | 1 | 3 | 3 | 4 | |||||||
| 2 | 4 | |||||||||||
| 3 | 4 | |||||||||||
| 4 | Х | 3 | 2 | 3 | 3 | |||||||
| 5 | 5 | |||||||||||
| 6 | Х | 4 | 3 | |||||||||
| 7 | 4 | |||||||||||
| 8 | Х | 3 | 4 | |||||||||
| 9 | 5 | 3 | 2 | |||||||||
| 10 | 5 | 4 | ||||||||||
| 11 | 5 | |||||||||||
| 12 | 4 | |||||||||||
| 13 | Х | 3 | 4 | 3 | ||||||||
| 14 |
| Тема 8 (отношение к родным и близким)калы | Г | Р | З | Т | И | Н | М | А | С | Я | П | Д |
| 1 | Х | Х | 3 | 3 | ||||||||
| 2 | 4 | 3 | 4 | |||||||||
| 3 | 3 | 4 | ||||||||||
| 4 | 4 | |||||||||||
| 5 | Х | 5 | 4 | |||||||||
| 6 | 2 | 5 | 1 | 4 | ||||||||
| 7 | 5 | |||||||||||
| 8 | Х | 3 | 5 | |||||||||
| 9 | 4 | 3 | ||||||||||
| 10 | 4 | 4 | ||||||||||
| 11 | 5 | |||||||||||
| 12 | 5 | 5 | ||||||||||
| 13 |
| Шкалы | Г | Р | З | Т | И | Н | М | А | С | Я | П | Д |
| 1 | Х | 4 | 1 | |||||||||
| 2 | 4 | 2 | ||||||||||
| 3 | Х | Х | 3 | 4 | ||||||||
| 4 | Х | Х | 4 | 3 | 2 | |||||||
| 5 | 4 | 3 | ||||||||||
| 6 | 5 | 3 | ||||||||||
| 7 | Х | 3 | 4 | 2 | 4 | |||||||
| 8 | 3 | 4 | ||||||||||
| 9 | 3 | 5 | ||||||||||
| 10 | 4 | 5 | ||||||||||
| 11 | 5 | |||||||||||
| 12 | 4 | 3 | ||||||||||
| 13 | 3 | 4 | ||||||||||
| 14 | 4 | |||||||||||
| 15 |
| Шкалы | Г | Р | З | Т | И | Н | М | А | С | Я | П | Д |
| 1 | Х | 3 | 5 | |||||||||
| 2 | 1 | 4 | 4 | |||||||||
| 3 | ||||||||||||
| 4 | Х | 3 | 4 | |||||||||
| 5 | 3 | 3 | 4 | |||||||||
| 6 | 2 | 4 | ||||||||||
| 7 | Х | Х | 3 | 3 | 2 | 3 | ||||||
| 8 | 2 | 4 | ||||||||||
| 9 | Х | 2 | 4 | 4 | ||||||||
| 10 | 3 | |||||||||||
| 11 | 3 | 3 | 4 | |||||||||
| 12 | 5 | |||||||||||
| 13 | ||||||||||||
| 14 | 5 | 1 | 3 | |||||||||
| 15 | 4 | 3 | ||||||||||
| 16 |
| Шкалы | Г | Р | З | Т | И | Н | М | А | С | Я | П | Д |
| 1 | 1 | 1 | 2 | |||||||||
| 2 | Х | Х | 4 | 2 | ||||||||
| 3 | 4 | 5 | ||||||||||
| 4 | Х | 4 | 4 | 2 | ||||||||
| 5 | 5 | 2 | 4 | |||||||||
| 6 | 5 | |||||||||||
| 7 | 3 | 2 | ||||||||||
| 8 | Х | 5 | ||||||||||
| 9 | 4 | 3 | 2 | 1 | ||||||||
| 10 | Х | 4 | 3 | 3 | ||||||||
| 11 |
| калы | Г | Р | З | Т | И | Н | М | А | С | Я | П | Д |
| 1 | Х | 4 | 5 | 1 | ||||||||
| 2 | 5 | |||||||||||
| 3 | 2 | 4 | ||||||||||
| 4 | 3 | |||||||||||
| 5 | 5 | |||||||||||
| 6 | 5 | |||||||||||
| 7 | Х | 2 | 5 | |||||||||
| 8 | Х | 4 | 3 | 1 | 3 | |||||||
| 9 | 5 | 2 | ||||||||||
| 10 | Х | 4 | 2 | 5 | ||||||||
| 11 | Х | 4 | 3 | 3 | 2 | |||||||
| 12 |
| 70 | ||||||||||||
| 60 | ||||||||||||
| 50 | ||||||||||||
| 40 | ||||||||||||
| 30 | ||||||||||||
| 20 | ||||||||||||
| 10 | ||||||||||||
| 0 | Г | Р | З | Т | И | Н | М | А | С | Я | П | Д |
ПРИЛОЖЕНИЕ В
СВОДНАЯ ТАБЛИЦА РЕЗУЛЬТАТОВ ИССЛЕДОВАНИЯ
| № | Г | Р | З | Т | И | Н | М | А | С | Я | П | Д |
| 1 | 39 | 35 | 18 | 8 | 10 | 3 | 2 | 6 | 20 | 11 | ||
| 2 | 49 | 39 | 9 | 15 | 9 | 27 | 24 | 8 | 3 | |||
| 3 | 24 | 28 | 20 | 46 | 38 | 20 | 17 | 12 | 7 | |||
| 4 | 36 | 70 | 3 | 2 | 4 | 1 | 9 | 4 | ||||
| 5 | 15 | 66 | 18 | 29 | 12 | 4 | 32 | 29 | 21 | |||
| 6 | 16 | 7 | 53 | 68 | 6 | 2 | 2 | 7 | ||||
| 7 | 31 | 26 | 53 | 8 | 9 | 2 | 2 | 11 | 8 | 4 | 1 | |
| 8 | 47 | 71 | 23 | 10 | 8 | 2 | 6 | 10 | 3 | 8 | 6 | |
| 9 | 51 | 20 | 14 | 28 | 16 | 39 | 8 | 5 | 2 | |||
| 10 | 28 | 63 | 24 | 10 | 8 | 11 | 5 | 2 | 2 | 4 | ||
| 11 | 55 | 38 | 28 | 22 | 9 | 8 | 4 | 3 | 5 | |||
| 12 | 18 | 17 | 20 | 2 | 4 | 4 | 20 | 59 | 34 | |||
| 13 | 17 | 43 | 21 | 7 | 8 | 4 | 21 | 49 | 62 | |||
| 14 | 10 | 18 | 11 | 8 | 51 | 35 | 42 | |||||
| 15 | 33 | 25 | 29 | 35 | 47 | 27 | 18 | 11 | 10 | |||
| 16 | 8 | 8 | 2 | 10 | 13 | 4 | 29 | 36 | 53 | |||
| 17 | 68 | 42 | 33 | 8 | 6 | 5 | 7 | 3 | 4 | 3 | ||
| 18 | 55 | 45 | 41 | 3 | 5 | 6 | 4 | 3 | 4 | 3 | ||
| 19 | 20 | 70 | 4 | 4 | 5 | 4 | 3 | 10 | 7 | 1 | ||
| 20 | 26 | 82 | 7 | 31 | 6 | 6 | 35 | 7 | 10 | |||
| 21 | 66 | 73 | 20 | 9 | 2 | 6 | 13 | 4 | ||||
| 22 | 70 | 24 | 13 | 15 | 8 | 27 | 20 | 15 | 7 | |||
| 23 | 28 | 88 | 11 | 33 | 10 | 3 | 39 | 11 | 14 | |||
| 24 | 65 | 22 | 34 | 48 | 14 | 33 | 12 | 8 | 10 | |||
| 25 | 58 | 22 | 47 | 18 | 12 | 11 | 21 | 14 | 11 | |||
| 26 | 23 | 30 | 15 | 18 | 10 | 8 | 22 | 40 | 61 | |||
| 27 | 49 | 20 | 19 | 24 | 63 | 42 | 11 | 8 | 4 | |||
| 28 | 18 | 25 | 14 | 8 | 6 | 15 | 70 | 28 | 20 | |||
| 29 | 8 | 17 | 19 | 11 | 5 | 58 | 24 | 71 | 47 | |||
| 30 | 22 | 82 | 2 | 4 | 3 | 1 | ||||||
| 31 | 16 | 7 | 53 | 68 | 6 | 2 | 2 | 7 | ||||
| 32 | 31 | 26 | 53 | 8 | 9 | 2 | 2 | 11 | 8 | 4 | 1 | |
| 33 | 39 | 35 | 18 | 8 | 10 | 3 | 2 | 6 | 20 | 11 | ||
| 34 | 10 | 18 | 11 | 8 | 51 | 35 | 42 | |||||
| 35 | 24 | 28 | 20 | 46 | 38 | 20 | 17 | 12 | 7 | |||
| 36 | 36 | 70 | 3 | 2 | 4 | 1 | 9 | 4 | ||||
| 37 | 15 | 66 | 18 | 29 | 12 | 4 | 32 | 29 | 21 | |||
| 38 | 18 | 17 | 20 | 2 | 4 | 4 | 20 | 59 | 34 | |||
| 39 | 68 | 42 | 33 | 8 | 6 | 5 | 7 | 3 | 4 | 3 | ||
| 40 | 47 | 71 | 23 | 10 | 8 | 2 | 6 | 10 | 3 | 8 | 6 | |
| 41 | 51 | 20 | 14 | 28 | 16 | 39 | 8 | 5 | 2 | |||
| 42 | 28 | 63 | 24 | 10 | 8 | 11 | 5 | 2 | 2 | 4 | ||
| 43 | 55 | 38 | 28 | 22 | 9 | 8 | 4 | 3 | 5 | |||
| 44 | 49 | 39 | 9 | 15 | 9 | 27 | 24 | 8 | 3 | |||
| 45 | 17 | 43 | 21 | 7 | 8 | 4 | 21 | 49 | 62 | |||
| 46 | 20 | 70 | 4 | 4 | 5 | 4 | 3 | 10 | 7 | 1 | ||
| 47 | 33 | 25 | 29 | 35 | 47 | 27 | 18 | 11 | 10 | |||
| 48 | 8 | 8 | 2 | 10 | 13 | 4 | 29 | 36 | 53 | |||
| 49 | 18 | 25 | 14 | 8 | 6 | 15 | 70 | 28 | 20 | |||
| 50 | 55 | 45 | 41 | 3 | 5 | 6 | 4 | 3 | 4 | 3 | ||
| 51 | 58 | 22 | 47 | 18 | 12 | 11 | 21 | 14 | 11 | |||
| 52 | 26 | 82 | 7 | 31 | 6 | 6 | 35 | 7 | 10 | |||
| 53 | 66 | 73 | 20 | 9 | 2 | 6 | 13 | 4 | ||||
| 56 | 70 | 24 | 13 | 15 | 8 | 27 | 20 | 15 | 7 | |||
| 55 | 28 | 88 | 11 | 33 | 10 | 3 | 39 | 11 | 14 | |||
| 56 | 65 | 22 | 34 | 48 | 14 | 33 | 12 | 8 | 10 | |||
| 57 | 22 | 82 | 2 | 4 | 3 | 1 | ||||||
| 58 | 23 | 30 | 15 | 18 | 10 | 8 | 22 | 40 | 61 | |||
| 59 | 49 | 20 | 19 | 24 | 63 | 42 | 11 | 8 | 4 | |||
| 60 | 39 | 35 | 18 | 8 | 10 | 3 | 2 | 6 | 20 | 11 | ||
| 61 | 8 | 17 | 19 | 11 | 5 | 58 | 24 | 71 | 47 | |||
| 62 | 18 | 17 | 20 | 2 | 4 | 4 | 20 | 59 | 34 | |||
| 63 | 49 | 39 | 9 | 15 | 9 | 27 | 24 | 8 | 3 | |||
| 64 | 36 | 70 | 3 | 2 | 4 | 1 | 9 | 4 | ||||
| 65 | 24 | 28 | 20 | 46 | 38 | 20 | 17 | 12 | 7 | |||
| 66 | 17 | 43 | 21 | 7 | 8 | 4 | 21 | 49 | 62 | |||
| 67 | 15 | 66 | 18 | 29 | 12 | 4 | 32 | 29 | 21 | |||
| 68 | 16 | 7 | 53 | 68 | 6 | 2 | 2 | 7 | ||||
| 69 | 31 | 26 | 53 | 8 | 9 | 2 | 2 | 11 | 8 | 4 | 1 | |
| 70 | 47 | 71 | 23 | 10 | 8 | 2 | 6 | 10 | 3 | 8 | 6 | |
| 71 | 51 | 20 | 14 | 28 | 16 | 39 | 8 | 5 | 2 | |||
| 72 | 28 | 63 | 24 | 10 | 8 | 11 | 5 | 2 | 2 | 4 | ||
| 73 | 55 | 38 | 28 | 22 | 9 | 8 | 4 | 3 | 5 | |||
| 74 | 8 | 8 | 2 | 10 | 13 | 4 | 29 | 36 | 53 | |||
| 75 | 68 | 42 | 33 | 8 | 6 | 5 | 7 | 3 | 4 | 3 | ||
| 76 | 10 | 18 | 11 | 8 | 51 | 35 | 42 | |||||
| 77 | 33 | 25 | 29 | 35 | 47 | 27 | 18 | 11 | 10 | |||
| 78 | 20 | 70 | 4 | 4 | 5 | 4 | 3 | 10 | 7 | 1 | ||
| 79 | 26 | 82 | 7 | 31 | 6 | 6 | 35 | 7 | 10 | |||
| 80 | 55 | 45 | 41 | 3 | 5 | 6 | 4 | 3 | 4 | 3 | ||
| 81 | 58 | 22 | 47 | 18 | 12 | 11 | 21 | 14 | 11 | |||
| 82 | 23 | 30 | 15 | 18 | 10 | 8 | 22 | 40 | 61 | |||
| 83 | 66 | 73 | 20 | 9 | 2 | 6 | 13 | 4 | ||||
| 84 | 70 | 24 | 13 | 15 | 8 | 27 | 20 | 15 | 7 | |||
| 85 | 28 | 88 | 11 | 33 | 10 | 3 | 39 | 11 | 14 | |||
| 86 | 65 | 22 | 34 | 48 | 14 | 33 | 12 | 8 | 10 | |||
| 87 | 8 | 17 | 19 | 11 | 5 | 58 | 24 | 71 | 47 | |||
| 88 | 22 | 82 | 2 | 4 | 3 | 1 | ||||||
| 89 | 49 | 20 | 19 | 24 | 63 | 42 | 11 | 8 | 4 | |||
| 90 | 18 | 25 | 14 | 8 | 6 | 15 | 70 | 28 | 20 |